- dossierTout savoir sur le fer : rôle, stockage, carence, alimentation
- nieuwsEbola peut-il se propager en Belgique ?
- dossierPeut-on prévenir ou atténuer les varices ?
- dossierPrick test, intradermoréaction, patch test : comment ça fonctionne ?
- dossierFaible et fatigué après une prise de sang : c’est normal ?
Thrombose veineuse profonde (TVP) ou phlébite profonde
- Quels sont les dangers de la thrombose veineuse profonde ?
- Causes et facteurs de risque de la thrombose veineuse profonde
- Symptômes de la thrombose veineuse profonde
- Diagnostic de la thrombose veineuse profonde
- Traitement de la thrombose veineuse profonde
- Prévention de la thrombose veineuse profonde
dossier
Une thrombose est la formation d'un caillot de sang (thrombus) dans une veine ou une artère qui entrave ou interrompt complètement la circulation. Elle peut se produire dans tous les vaisseaux sanguins. Elle est plus grave dans les artères (qui transportent le sang du cœur vers les organes) et dans les veines profondes (= vaisseaux sanguins qui ramènent le sang désoxygéné vers le cœur). Les veines profondes sont reliées directement au cœur et aux poumons par la veine cave. Dans ce cas, on parle de thrombose veineuse profonde (TVP). En général, cette thrombose se situe dans une veine pelvienne, une veine fémorale ou une veine du mollet, mais exceptionnellement, elle peut aussi se produire dans une veine du bras ou du thorax.
La thrombose veineuse profonde touche 1 à 3 personnes sur 1 000. Le risque est d'autant plus élevé que la personne est âgée.
Voir aussi l'article : Comment reconnaître une thrombose veineuse superficielle (phlébite superficielle) et la traiter ?
Quels sont les dangers de la thrombose veineuse profonde ?
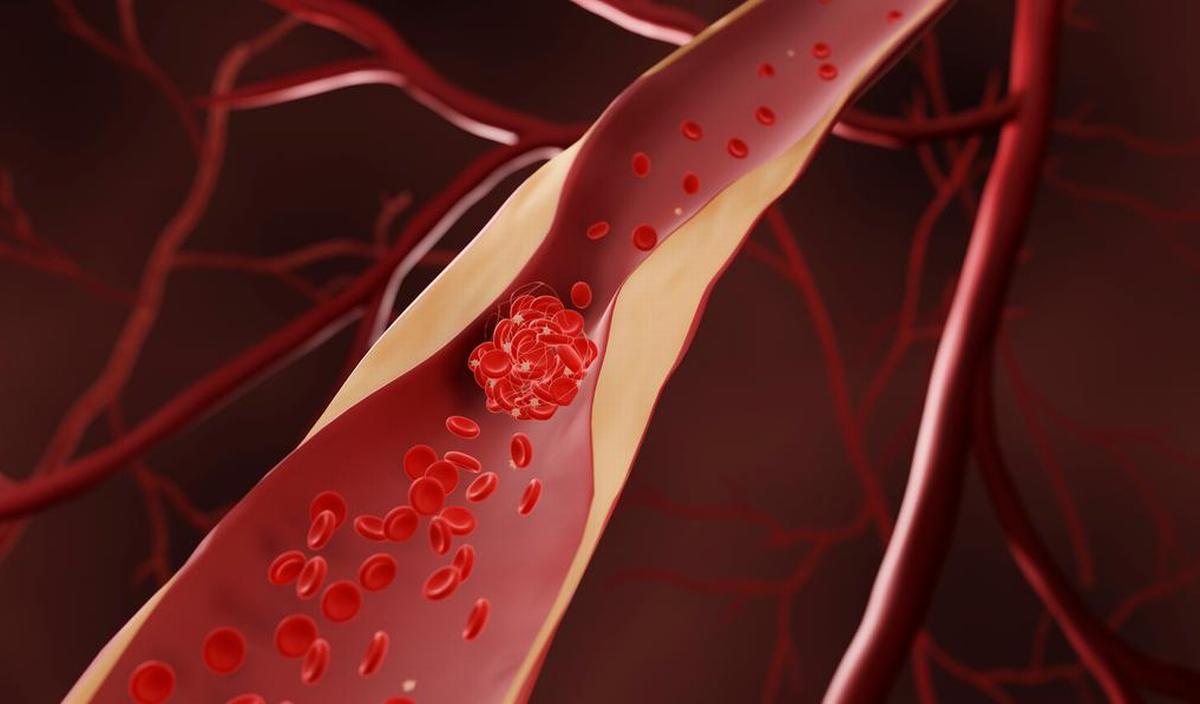
© Getty Images
- Embolie pulmonaire : dans environ 20 % des cas, la thrombose veineuse profonde entraîne une embolie pulmonaire. La thrombose veineuse profonde des veines des jambes est la cause la plus fréquente d'embolie pulmonaire. En fait, les deux affections sont considérées comme faisant partie du même tableau clinique et sont donc parfois désignées par le terme générique de thromboembolie veineuse (TEV). Si la thrombose se limite aux veines du mollet, la probabilité d'une embolie pulmonaire reste faible.
- Syndrome post-thrombotique (SPT) : les valvules des veines peuvent être endommagées et présenter des fuites à la suite d'une thrombose. Ces valvules assurent normalement le retour du sang des pieds vers le cœur. Si ces valvules sont endommagées, le retour sanguin ne fonctionne plus aussi bien et une partie du sang reste dans la partie inférieure des jambes. Cela se traduit par des douleurs, un aspect fin et brillant de la peau, une coloration brune de la peau, un gonflement avec accumulation de liquide (œdème) et des plaies difficiles à cicatriser (ulcères ouverts de la jambe ou ulcères veineux). L'apparition d'un syndrome post-thrombotique dépend de l'étendue, de la localisation et de la durée de la thrombose. Une petite thrombose qui n'a été présente que pendant une courte période causera moins de problèmes à long terme qu'une grande thrombose qui a été présente pendant longtemps et qui a donc augmenté la pression dans le système veineux pendant une longue période. Le port de bas de contention permet de réduire la pression dans les veines superficielles. Ces veines seront soutenues mécaniquement et le sang sera dévié vers le système veineux profond qui est moins vulnérable à de tels problèmes.
Voir aussi l'article : Embolie pulmonaire : symptômes et dangers de la thrombose pulmonaire
Causes et facteurs de risque de la thrombose veineuse profonde
La cause de la thrombose veineuse profonde est généralement une combinaison de plusieurs facteurs :
- Une paroi veineuse endommagée par une plaie, une perfusion, une inflammation, etc.
- Une intervention chirurgicale récente (en particulier sur les membres inférieurs, la hanche, le dos et les interventions chirurgicales générales majeures).
- Une diminution ou un ralentissement de la circulation sanguine en raison d'un alitement prolongé, d'une immobilisation (par exemple, un traitement par plâtre), d'une période de faible exercice, par exemple lors d'un long vol ou d'un voyage en voiture.
- Une déshydratation
- Tendance accrue à la coagulation due à des troubles congénitaux ou acquis de la coagulation, notamment mutation du facteur II ou du facteur V (facteur VLeiden), déficit en antithrombine III, déficit en protéine S, déficit en protéine C...
Autres facteurs de risque :
- Tabagisme
- Obésité (IMC > 30 kg/m2)
- Pilule contraceptive, traitement hormonal substitutif après la ménopause (surtout en association avec le tabagisme) et autres traitements hormonaux
- Grossesse
- ge (à partir de 40 ans, le risque augmente)
- Cancer : une thrombose veineuse profonde et/ou une embolie pulmonaire surviennent chez 5 à 60 % des patients atteints d'un cancer, en fonction du type de cancer, de son stade et du traitement. Dans environ 10 % des cas, il peut s'agir d'une manifestation initiale du cancer qui peut parfois le précéder de plusieurs mois, voire de plusieurs années.
- Maladies chroniques (insuffisance rénale, maladie de Crohn...)
- Une thrombose ou une thrombophlébite antérieure.
Voir aussi l'article : 10 façons d’améliorer sa circulation sanguine
|
Lorsque la thrombose a une cause claire (par exemple grossesse, traumatisme, intervention chirurgicale, immobilisation, etc.), on parle de TVP secondaire ou provoquée. Lorsqu’il n’y a pas de cause claire, on parle de TVP idiopathique ou non provoquée. |
Symptômes de la thrombose veineuse profonde
Les symptômes de la thrombose veineuse profonde varient en fonction de la taille et de la localisation du caillot. Ils apparaissent généralement dans la jambe (inférieure). Les plaintes sont aiguës et s'aggravent en quelques jours, sans qu'aucun traumatisme ne puisse les expliquer. Parfois, il n'y a pas ou peu de symptômes. On connaît des études dans lesquelles 50 à 70 % des thromboses veineuses profondes postopératoires se sont produites sans symptômes.
Les symptômes typiques sont les suivants :
- gonflement (oedème)
- douleur ou lourdeur qui s'accentue à la marche
- décoloration rouge ou bleu-violet et/ou chaleur de la peau à l'endroit du caillot
- peau brillante
- veines gonflées sous la peau
Diagnostic de la thrombose veineuse profonde
Lorsque le médecin suspecte une TVP sur la base des symptômes et des facteurs de risque présents (comme une jambe plâtrée ou une intervention chirurgicale récente, etc.), des examens complémentaires seront toujours effectués. La thrombose veineuse profonde doit être traitée le plus rapidement possible. Les examens doivent donc être effectués le plus tôt possible et de préférence dans les 24 heures.
- Dosage sanguin des d-dimères : il s'agit d'une analyse sanguine au cours de laquelle le laboratoire vérifie la présence dans le sang de certaines substances de dégradation susceptibles d'indiquer la présence d'un caillot sanguin.
- Échographie : Cet examen permet à votre médecin d'obtenir une bonne image de la structure, de la localisation, de la taille et des éventuelles anomalies des vaisseaux. L'examen n'est pas douloureux, mais il est parfois nécessaire d'appuyer fermement le transducteur sur la peau pour obtenir une vue des vaisseaux sanguins situés en profondeur.
- Echo-doppler : Un Doppler mesure le flux sanguin à l'aide d'ondes ultrasons. Si aucun flux n'est visible sur l'écran, cela signifie que votre vaisseau sanguin est bloqué. L'examen est similaire à l'échographie. Lors d'un examen Echo-doppler, l'échographie et le Doppler sont combinés dans un seul appareil. L'échographie permet de visualiser les vaisseaux sanguins. Le Doppler mesure la vitesse du flux sanguin. Le débit est visible sur un moniteur sous la forme d'un mouvement d'onde. Le mouvement d'onde montre l'augmentation et la diminution de la vitesse du flux sanguin sous l'influence des battements du cœur. Cela permet à votre médecin de déterminer l'emplacement exact et la gravité de vos problèmes.
- Phlébographie : Lors de cet examen, un produit de contraste est injecté dans la veine à examiner, après quoi des radiographies peuvent être prises. Cet examen n'est indiqué que si l'échographie n'est pas suffisante pour prendre une décision et qu'il existe encore de fortes indications d'une thrombose veineuse profonde (récurrente). En cas de thrombose du mollet, la phlébographie est la seule méthode permettant d'obtenir un diagnostic avec certitude. En effet, l'échographie n'est pas adaptée à la visualisation de la thrombose veineuse du mollet. Les thromboses des membres supérieurs peuvent également être détectées par phlébographie.
- Scanner : dans certains cas, un scanner ou une IRM seront réalisés pour confirmer le diagnostic. Le scanner est un examen qui permet de prendre des images en coupe de parties du corps à l'aide de rayons X. Le scanner montre les tissus mous (organes et tissus mous). Le scanner montre les tissus mous (organes et vaisseaux sanguins) ainsi que les tissus durs (structures osseuses). Pour capturer les vaisseaux sanguins, le radiologue utilise un produit de contraste. L'IRM utilise un aimant puissant autour duquel est construit un tunnel étroit. Ce tunnel est ouvert des deux côtés. Ce rayonnement n'est pas dangereux. Aucun rayon X n'est utilisé.
Voir aussi l'article : Varices : pourquoi ces veines gonflées dans les jambes ?
Traitement de la thrombose veineuse profonde
Compte tenu du risque d'embolie pulmonaire, le traitement doit être instauré le plus rapidement possible, de préférence dans les 24 heures. En cas de forte suspicion de TVP, le traitement sera mis en place immédiatement, même si tous les examens n'ont pas encore été effectués.
L'objectif du traitement est de réduire la taille du caillot sanguin et de le faire disparaître, de prévenir l'embolie pulmonaire et le syndrome post-thrombotique.
Si la thrombose est importante ou s'il s'agit d'une thrombose dans le bassin, une hospitalisation est généralement nécessaire. En général, le traitement devra être poursuivi pendant plusieurs mois, voire plusieurs années.
Au début du traitement, il est important de ne pas trop forcer sur la jambe thrombosée et de la maintenir surélevée afin que le gonflement diminue. Il n'est pas nécessaire d'observer un repos strict au lit. Une fois que le gonflement de la jambe a diminué, vous pouvez recommencer à la solliciter davantage.
- Administration de l'HBPM : Les héparines de faible poids moléculaire sont proposées sous forme de seringues prêtes à l'emploi pour une injection sous-cutanée. À l'hôpital, une infirmière vous fera une injection quotidienne. À la maison, vous pouvez facilement le faire vous-même. Mais si vous le souhaitez, vous pouvez confier les injections à un membre de votre famille ou à une infirmière.
- Traitement d'entretien par anticoagulants oraux (« anticoagulants ») : Dans les 24 heures et en même temps que le traitement par héparine à action rapide, vous commencerez à prendre des anticoagulants oraux, sous forme de comprimés à prendre par la bouche.
- Contrôle sanguin : à partir du troisième jour, votre sang sera contrôlé régulièrement. Cela permet au médecin de s'assurer que le médicament agit correctement sur la coagulation du sang (et sur le risque de saignement). En fonction des résultats sanguins, le médecin adaptera la quantité de médicament si nécessaire.
- Thrombolyse : En cas de thrombose plus importante ou dans des veines plus larges (veines pelviennes et fémorales), une intervention chirurgicale peut parfois être envisagée, car le risque d'embolie pulmonaire et de syndrome post-thrombose y est beaucoup plus élevé. L'opération consiste à insérer un cathéter (tube) dans les caillots par l'aine et à administrer un médicament puissant pour dissoudre les caillots par l'intermédiaire de ce cathéter. Si le traitement par anticoagulants n'est pas possible (en raison du risque d'hémorragie), un petit filtre métallique peut être inséré dans la veine cave inférieure, la plus grande veine reliant le cœur et les poumons. Ce petit parapluie attrapera les caillots provenant des jambes avant qu'ils n'atteignent la circulation pulmonaire.
- Intervention chirurgicale : Dans des circonstances exceptionnelles (par exemple, un très gros thrombus dans la jambe), une intervention chirurgicale peut être nécessaire pour retirer le caillot sanguin (thrombectomie).
- Bas de contention : la jambe dans laquelle se trouve la thrombose est enveloppée d'un bandage de compression pendant les premiers jours. Cela permet de réduire l'accumulation de liquide et de diminuer la douleur. Le bandage reste en place jour et nuit. Lorsque la jambe n'est plus enflée et ne contient donc plus d'excès de liquide, un bas de contention élastique (pression de type 2) peut être porté. Il s'agit d'un bas fabriqué sur mesure. En effet, ils doivent exercer une certaine pression. Trop peu de pression (compression) et l'effet n'est pas efficace, trop de pression et les vaisseaux sanguins peuvent se resserrer. Les bas élastiques ne doivent pas être trop lâches, mais ne doivent pas non plus pincer. La pression exercée par les bas réduit la pression dans les veines et améliore la fonction de la pompe musculaire du mollet. Par conséquent, le débit dans les veines augmente à nouveau. De plus, la dégradation des caillots sanguins (activité fibrinolytique) est accrue. L'utilisation de bas élastiques (bas de compression) permet de réduire le risque de syndrome post-thrombotique. Si ces bas sont portés régulièrement, l'apparition du syndrome post-thrombotique peut être réduite de 50 %.
Voir aussi l'article : Bas de contention : que sont les bas élastiques thérapeutiques ?
Prévention de la thrombose veineuse profonde
Un traitement antithrombotique peut être utile dans le cadre d'un suivi médical. Il est préférable que les patients surélèvent leurs jambes et essaient de se remettre rapidement sur pied. L'utilisation de bas de contention et/ou d'un brassard de pressothérapie autour du pied et du mollet peut également s'avérer utile. Le brassard est alternativement gonflé et dégonflé.
Si l'alitement résulte d'une maladie grave (aiguë), telle qu'un accident vasculaire cérébral, une insuffisance cardiaque, une BPCO, un traumatisme (par exemple, des fractures multiples), une infection grave ou un cancer, et si le patient est âgé de plus de 70 ans, un traitement préventif à base d'anticoagulants ainsi que des bas de contention peuvent être envisagés. Certains mouvements, comme le vélo et l'étirement des muscles du mollet, réduisent le risque de thrombose, même s'ils sont effectués au lit.
Chez les femmes présentant un facteur de risque de thrombose (thrombophilie) et surtout chez les femmes ayant déjà subi une thrombose, un traitement préventif pendant la grossesse et/ou la période postnatale peut être envisagé. Pendant la grossesse, les héparines LMW seront utilisées à cette fin ; après l'accouchement, les dérivés de la coumarine peuvent être remplacés.
La pilule contraceptive augmente légèrement le risque de thrombose veineuse profonde, surtout si elle est associée au tabagisme. La poursuite de l'utilisation de la pilule combinée après une TVP ou une embolie pulmonaire n'est pas recommandée.
En ce qui concerne les voyages de longue durée (avion, voiture, bus...), les études indiquent que le risque de thrombose veineuse profonde est particulièrement élevé en présence d'autres facteurs de risque tels qu'un antécédent de thrombose veineuse profonde, une intervention chirurgicale récente, un cancer. Le risque augmente avec la durée du voyage (à partir de 4 heures). Pour les voyageurs sans facteurs de risque connus, quelle que soit la durée du voyage, aucune mesure supplémentaire n'est nécessaire. Les mesures préventives recommandées sont les suivantes : boire suffisamment, éviter la consommation d'alcool et de somnifères, bouger régulièrement les jambes, porter des bas de contention si nécessaire (sous le genou, classe 2). Chez les patients à haut risque ne prenant pas de traitement antithrombotique, une injection d'héparine de bas poids moléculaire 2 à 4 heures avant le départ peut être recommandée ; l'acide acétylsalicylique (aspirine) est déconseillé.
Arrêter de fumer. Le tabagisme augmente la tendance du sang à coaguler.
Sources :
www.bsth.be
www.trombosedienst-leiden.nl
www.hematologieklapper.nl
www.uzleuven.be
www.hartstichting.nl
www.nhg.org