- dossierAnalogues du GLP-1 : pour qui et comment ça marche ?
- dossierDémence à corps de Lewy : symptômes, évolution, espérance de vie
- nieuwsHypertension : 11 hôpitaux belges proposent un dépistage gratuit en mai
- dossier20 causes possibles de vertiges
- dossierComment faire baisser son taux de cholestérol ?
Hypotension orthostatique : vertiges et étourdissements en se levant
- Qu’est-ce que l’hypotension orthostatique ?
- Symptômes fréquents de l’hypotension orthostatique
- Pourquoi il ne faut pas négliger les symptômes ?
- Causes de l’hypotension orthostatique
- Qui est particulièrement exposé ?
- Ne pas confondre l’hypotension orthostatique avec…
- Diagnostic de l’hypotension orthostatique
- Prévenir l’hypotension orthostatique
- Traitement médicamenteux de l’hypotension orthostatique
- Quand consulter rapidement ?
dossier
Si vous avez des vertiges ou faites des malaises en vous levant, il se peut que vous souffriez d’hypotension orthostatique. Ce trouble, qui concerne surtout les personnes âgées, est le plus souvent bénin. Mais il favorise le risque de chutes et peut cacher d’autres problèmes de santé. Si vous avez souvent la tête qui tourne en changeant de posture, il est conseillé d’en parler à votre médecin.
Qu’est-ce que l’hypotension orthostatique ?
L’hypotension orthostatique, parfois appelée hypotension posturale, désigne une baisse anormale de la pression artérielle lorsqu’on passe de la position couchée ou assise à la position debout. Cette chute se produit généralement dans les 3 minutes suivant le lever et peut provoquer des symptômes variés allant de vertiges à des malaises plus sérieux.
Concrètement, lorsque vous vous levez brusquement (par exemple, le matin au saut du lit), le sang a tendance à stagner dans les membres inférieurs. En temps normal, le système nerveux autonome compense immédiatement en accélérant le cœur et en contractant les vaisseaux sanguins. Mais lorsque ce mécanisme de régulation est défaillant, la pression artérielle chute et le cerveau est momentanément moins irrigué : c'est ce qui provoque les vertiges ou le malaise.
Sur le plan clinique, on parle d’hypotension orthostatique lorsque, lors du passage en position debout :
- la pression systolique baisse de 20 mm Hg.
- et/ou la pression diastolique baisse de 10 mm Hg.
Voir aussi l'article : Hypotension : quand la pression artérielle est trop basse
Symptômes fréquents de l’hypotension orthostatique

© Getty Images
Les signes peuvent apparaître immédiatement au moment de se lever ou dans les 3 minutes qui suivent :
- vertiges et étourdissements au lever,
- une vision trouble, des points noirs ou un voile devant les yeux
- une sensation de vide dans la tête,
- une faiblesse soudaine,
- des palpitations ou une accélération du cœur,
- des bourdonnements dans les oreilles,
- une fatigue inexpliquée ou des difficultés à se concentrer,
- des douleurs à la nuque,
- dans les cas plus sévères : une perte de connaissance (syncope) ou une chute.
Chez certaines personnes, les symptômes peuvent être silencieux malgré une chute significative de la tension, d’où l’importance d’un dépistage actif chez les sujets à risque.
Voir aussi l'article : Vertiges : les causes et les traitements
Pourquoi il ne faut pas négliger les symptômes ?
L'hypotension orthostatique est associée à un risque accru de chutes, de fractures et de perte d’autonomie chez les personnes âgées. Des recherches récentes montrent également qu'elle est un marqueur sérieux de risque cardiovasculaire et neurologique. Elle est associée à une risque augmenté d’AVC, de maladie coronaire, d’insuffisance cardiaque, de démence, de fibrillation auriculaire.
Voir aussi l'article : 10 causes possibles d'un évanouissement
Causes de l’hypotension orthostatique
L’hypotension orthostatique peut avoir des causes variées. Elles sont souvent multifactorielles, surtout chez les personnes âgées.
Les médicaments : première cause à suspecter
Les médicaments sont la première cause à suspecter le plus souvent en cause dans la survenue d'hypotension orthostatique sont (entre autres) :
- les diurétiques,
- les antihypertenseurs,
- les neuroleptiques,
- les antidépresseurs,
- les vasodilatateurs,
- les antiparkinsoniens,
- les opiacés,
- certains antidiabétiques (gliflozines – SGLT2)
Les maladies ou problèmes de santé sous-jacents
- La déshydratation due à la chaleur, aux vomissements, à la diarrhée ou à la fièvre, est une cause fréquente d’hypotension orthostatique.
- Une baisse importante du volume sanguin (hypovolémie), suite à une hémorragie ou une perte liquidienne importante.
- Un alitement prolongé, après une maladie, une hospitalisation ou une immobilisation.
- Des troubles du système nerveux autonome : cette cause est à envisager en cas de maladie de Parkinson, de démence à corps de Lewy, de neuropathies (diabétique, alcoolique, amyloïdose, etc.), d’une insuffisance rénale…
- Des problèmes cardiovasculaires, une insuffisance cardiaque, troubles du rythme, insuffisance veineuse des membres inférieurs.
- Des troubles endocriniens : insuffisance surrénalienne, hyperthyroïdie.
- Une anémie ou une dénutrition.
Dans certains cas, aucune cause précise ne peut être identifiée : on parle alors d’hypotension orthostatique neurogène.
Voir aussi l'article : Ces médicaments qui favorisent la déshydratation
Qui est particulièrement exposé ?
Plusieurs populations présentent un risque accru. Un dépistage régulier est donc recommandé chez :
- les personnes âgées (même en l’absence de chute),
- les personnes diabétiques,
- les plus de 65 ans atteints d’une maladie neurologique (Parkinson, troubles cognitifs),
- les personnes sous traitement antihypertenseur ou d’autres médicaments à risque.
Ne pas confondre l’hypotension orthostatique avec…
Vertiges, malaise, sensation de tête qui tourne… ces symptômes peuvent également évoquer d’autres affections.
Si vos vertiges ou malaises surviennent systématiquement au moment du lever, l'hypotension orthostatique est à évoquer en priorité. |
Diagnostic de l’hypotension orthostatique
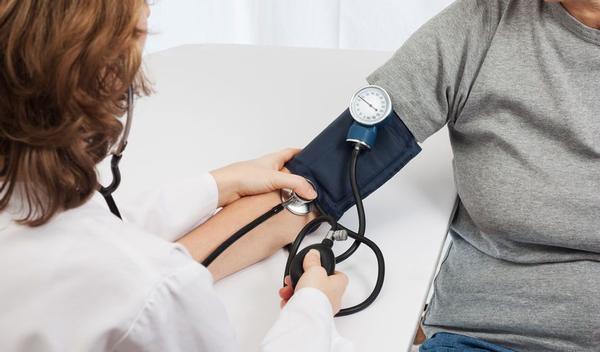
Le diagnostic repose principalement sur la mesure de la pression artérielle : une mesure de la tension en position allongée après 5 minutes de repos, puis debout, après 1 minute, puis après 3 minutes.
Une chute de 20/10 mmHg confirme le diagnostic.
Dans certains cas, des examens complémentaires peuvent être nécessaires :
- un test de la table basculante (tilt test) peut être réalisé dans un laboratoire spécialisé
- une MAPA (mesure ambulatoire de la pression artérielle) peut être nécessaire.
- un électrocardiogramme (ECG)
- des analyses de sang pour rechercher une anémie ou un désordre métabolique
Prévenir l’hypotension orthostatique
La prise en charge dépend de la cause identifiée, du degré de gêne et des risques associés.
Mesures simples pour éviter l’hypotension orthostatique
- Pendant 2 minutes avant le lever, agrippez vos mains l’une à l’autre devant le sternum et cherchez à les écarter fortement en résistant afin de faire monter la pression artérielle.
- Levez-vous lentement et prenez le temps de vous asseoir quelques instants avant de vous mettre debout.
- Évitez la position debout prolongée.
- Maintenez une bonne hygiène de vie : bonne hydratation, activité physique régulière, évitez l’alcool autant que possible.
- Évitez l’exposition prolongée à la chaleur (soleil, bains chauds, sauna, etc.).
- Seulement sur recommandation du médecin : augmentez légèrement votre apport en sel alimentaire.
- Portez des bas de contention dès le lever pour améliorer le retour veineux.
- Surélever légèrement la tête du lit durant la nuit.
Mesure à prendre en cas de signes d’hypotension orthostatique
Il est important d’apprendre à reconnaître les symptômes et à appliquer des « mesures de secours » dès leur apparition pour éviter la chute.
Si vous sentez une hypotension orthostatique arriver (étourdissements, vision trouble au lever) :
- Ne restez pas debout. Asseyez-vous ou allongez-vous immédiatement, si possible en levant légèrement les jambes pour favoriser le retour du sang vers le cerveau.
- Si vous ne pouvez pas vous asseoir rapidement, essayez de faire remonter la pression artérielle rapidement en effectuant des contractions isométriques : serrez fortement une petite balle dans la main, ou agrippez vos deux mains devant le sternum et cherchez à les écarter vigoureusement. Ces gestes activent le système nerveux sympathique et augmentent transitoirement le tonus vasculaire, ce qui limite les symptômes.
D’autres techniques : vous pouvez aussi augmenter le retour veineux en inclinant le buste en avant (comme pour lacer une chaussure), en croisant les pieds et en serrant les jambes, en piétinant sur place ou en vous accroupissant.
Voir aussi l'article : Que faire en cas de chute de tension ?
Traitement médicamenteux de l’hypotension orthostatique
Si l’hypotension orthostatique est causée par un médicament, le médecin pourra décider de l’adapter ou de le remplacer pour éviter les malaises.
Lorsque les mesures précitées ne suffisent pas, plusieurs médicaments sont disponibles :
- La fludrocortisone reste le traitement de référence. Il agit en augmentant la rétention de sel et d'eau.
- La midodrine, un vasoconstricteur, constitue une alternative, particulièrement chez les patients diabétiques.
- La pyridostigmine a également montré des résultats prometteurs dans certaines formes d'hypotension orthostatique, en améliorant la transmission nerveuse au niveau du système nerveux autonome.
Chaque traitement doit être personnalisé et supervisé par un professionnel de santé.
Quand consulter rapidement ?
Si les malaises surviennent fréquemment, s'aggravent, ou s'accompagnent d'une perte de connaissance, de douleurs thoraciques ou de palpitations, consultez votre médecin. Ces signes peuvent indiquer une cause sous-jacente qui nécessite une prise en charge spécifique. De même, si vous êtes sous traitement médicamenteux et que les épisodes ont débuté ou se sont intensifiés depuis sa mise en route, parlez-en rapidement à votre médecin ou pharmacien : un ajustement de traitement peut suffire à régler le problème.
Voir aussi l'article : Vertiges : quand faut-il s'inquiéter ?
Conclusion