- dossierSyndrome de l'intestin irritable (SII) : causes, symptômes et prise en charge
- dossierDiarrhée du coureur : pourquoi j’ai besoin d’aller à la selle quand je cours
- dossierRotavirus : principale cause de gastro-entérite chez les bébés et les jeunes enfants
- dossierPolypes intestinaux : peut-on les éviter et comment ?
Reflux : quels sont les symptômes d'une hernie hiatale ?
dossier
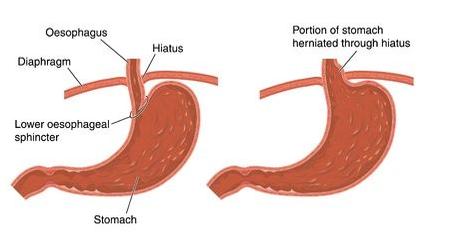
Une hernie hiatale ou hernie diaphragmatique est une affection très fréquente. Elle se caractérise par la remontée anormale de l’estomac dans le hiatus oesophagien situé au niveau du diaphragme. Dès lors, le sphincter qui sépare l’œsophage de l’estomac fonctionne mal, ce qui peut entraîner du reflux (remontées d’acide).
Ce dysfonctionnement peut être congénital et entraîner de graves problèmes pulmonaires. Le diaphragme est un muscle plat qui sépare la cage thoracique de la cavité abdominale. Il intervient aussi dans le processus respiratoire. Les poumons et le cœur se trouvent au-dessus du diaphragme et de l’estomac, le foie et les intestins en dessous. Pour atteindre l’estomac, l’œsophage passe par une ouverture dans le diaphragme (le hiatus). Si cette ouverture est trop grande, cela permet le passage d’un bout de l’estomac vers le thorax : c’est la hernie hiatale.
Voir aussi l'article : Qu’est-ce que le reflux gastro-oesophagien ou RGO ?
Comment se produit une hernie hiatale ?
En cas de hernie hiatale ou diaphragmatique, le contenu de la cavité abdominale fait donc saillie dans la cavité thoracique. Ce type de hernie est fréquent. La moitié des plus de 60 ans en souffriraient.
- La hernie par glissement est la plus courante. Le conduit situé entre l’œsophage et l’estomac glisse avec une partie de l’estomac dans le thorax, par l’ouverture du diaphragme. Le sphincter séparant l’œsophage de l’estomac fonctionne moins bien et laisse remonter l’acide gastrique dans la gorge (reflux).
- La hernie para-œsophagienne résulte du déplacement d’une partie de l’estomac ou d’un autre organe abdominal dans le thorax, par une nouvelle ouverture du diaphragme, indépendante de l’ouverture prévue pour le passage de l’œsophage.
- La hernie diaphragmatique congénitale se caractérise par le déplacement de divers organes abdominaux dans le thorax, à cause d’une ouverture trop large du diaphragme. L’ouverture peut se situer à gauche, à droite ou parfois des deux côtés du diaphragme. Cette anomalie du diaphragme permet aux intestins, à l’estomac et parfois à la rate et au foie de pénétrer le thorax. Le phénomène réduit l’espace dans lequel les poumons et parfois le cœur peuvent se développer pendant la grossesse. Le sous-développement des poumons diminue le nombre de ramifications des voies respiratoires, d’alvéoles pulmonaires et de vaisseaux sanguins. En outre,ceux-ci sont plus épais que la normale. Cela peut provoquer une augmentation de la pression des vaisseaux sanguins des poumons (hypertension pulmonaire). La gravité de la hernie dépend du développement des poumons et de la pression sanguine pulmonaire après la naissance.
Cause d’une hernie hiatale
Une hernie hiatale peut être congénitale ou survenir à un âge plus avancé.
1. Hernie hiatale congénitale
Cette anomalie touche environ un bébé sur 2.500. Elle survient généralement en début de grossesse, après 8 à 10 semaines. Dans 15 à 20% des cas, il s’agit d’une affection héréditaire ou d’une anomalie chromosomique innée. Toutefois, dans la plupart des cas, on ignore la cause du problème. Il peut s’agir d’une affection isolée ou d’une combinaison d’anomalies, comme des malformations d’autres organes ou des anomalies chromosomiques. Néanmoins, la lésion constitue souvent le seul problème.
2. Hernie hiatale acquise
On ne connaît pas la cause exacte d’une hernie hiatale. Elle est plus fréquente dans les cas suivants :
- Surpoids ;
- Personnes de plus de 50 ans ;
- Grossesse ;
- Tabagisme.
Les causes possibles sont :
- Relâchement musculaire ;
- Affaissement du diaphragme ;
- Pression élevée dans l’abdomen, durant une longue période, à cause d’un surpoids et de l’augmentation de la masse graisseuse, d’une grossesse, d’une toux persistante, de vomissements, d’un effort trop intense lors de la défécation, du soulèvement d’objets lourds ou de rétention d’eau dans l’abdomen (ascites).
Voir aussi l'article : Reflux (RGO) caché: comment savoir si bébé en souffre?
Symptômes d’une hernie hiatale
1. Hernie hiatale congénitale
- Tant que le bébé est à l’abri dans l’utérus, des poumons de trop petite taille ne lui posent aucun problème, puisqu’il ne respire pas de manière indépendante. L’augmentation de quantité du liquide amniotique peut cependant l’empêcher de déglutir convenablement. Cela peut rendre le ventre de la mère dur et douloureux. L’anomalie peut provoquer un accouchement prématuré.
- A la naissance, les enfants souffrant d’une hernie diaphragmatique peuvent avoir de sérieux problèmes respiratoires avec hypoxémie (manque d’oxygène dans le sang) et hypercapnie (taux excessif de dioxyde de carbone dans le sang). La gravité des troubles respiratoires dépend de l’état des poumons. Les nourrissons peuvent avoir la peau bleue, suite au manque d’oxygène.
- Le bébé présente une poitrine creusée et un abdomen enfoncé.
- Il est possible que le cœur batte trop rapidement.
2. Hernie hiatale acquise
Les symptômes possibles :
- Reflux gastro-œsophagien (RGO). La brûlure d’estomac est plus intense quand on se penche, qu’on réalise un effort ou qu’on est en position couchée ;
- Douleur dans la poitrine ou l’abdomen ;
- Problèmes de déglutition (dysphagie) ;
- Régurgitations, éructions (renvois) ;
- Sensation de ballonnements après les repas ;
- Gastroparésie (ralentissement de la vidange gastrique) ;
- Irritation de la gorge, toux d’irritation.
Voir aussi l'article : Digestion difficile (dyspepsie) : quand faut-il consulter ?
Comment diagnostique-t-on une hernie hiatale ?
1. Hernie hiatale congénitale
- Une échographie permet de dépister la hernie congénitale durant la grossesse : l’estomac ne se trouve pas à sa place ou les intestins sont à côté du cœur. Quatre patients sur dix présentent un épaississement du pli du cou. On ne peut mesurer la gravité de la malformation qu’après la naissance.
- En cas de problèmes respiratoires et de suspicion de hernie, le médecin procède à une radiographie après la naissance. Il examine également la fonction cardiaque. Un examen génétique permet de vérifier la présence éventuelle d’autres anomalies indiquant un syndrome.
2. Hernie hiatale acquise
- Une radiographie de l’estomac et de l’œsophage. L’examen nécessite l’ingestion d’un produit contraste, le baryum.
- Une gastroscopie. Le médecin introduit une sonde souple, l’endoscope, par la bouche et l’œsophage jusqu’à l’estomac. L’opération se déroule généralement sous anesthésie locale. La gastroscopie permet de bien examiner la face interne de l’estomac.
- La mesure du taux d’acidité de l’œsophage.
- Parfois, une analyse sanguine afin de dépister une éventuelle anémie, induite par des hémorragies internes.
Voir aussi l'article : L’anémie : symptômes, causes, gravité, que faire ?
Traitement de la hernie hiatale : chirurgie ?
1. Hernie hiatale congénitale
La survie d’un nourrisson souffrant d’une hernie hiatale congénitale dépend en grande partie du développement de ses poumons. L’amélioration considérable des soins néonataux a permis d’augmenter fortement les chances de survie des petits patients.
- Si la hernie diaphragmatique congénitale est détectée avant la naissance, on peut envisager une opération entre la 24e et la 28e semaine de grossesse.
- Immédiatement après sa naissance, le bébé est généralement placé sous respiration artificielle.
- Dans certains cas, cette mesure ne permet pas d’oxygéner suffisamment le bébé. Il faut alors avoir recours au traitement ECMO (l’acronyme anglais de extracorporeal membrane oxygenation, soit oxygénation par membrane extracorporelle). C’est une sorte de machine cœur-poumons. Le praticien introduit une canule dans l’artère carotide et la veine jugulaire. La machine aspire le sang et l’oxygène avant de le réinjecter dans le corps. L’ECMO est une méthode de respiration qui exerce moins de pression et « repose » les poumons. Une fois le diaphragme opéré avec succès, les poumons disposent de plus d’espace pour se développer. L’EMCO est alors interrompu au profit de la respiration artificielle.
- Des médicaments soutiennent le fonctionnement cardio-pulmonaire. Une sonde gastrique opère la vidange gastro-entérique.
- Si le nourrisson est sensible aux infections, il peut avoir besoin d’une cure quotidienne d’antibiotiques durant ses premières années de vie.
Opération
La hernie hiatale est habituellement traitée par endoscopie ou chirurgie ouverte. L’objectif est de combler l’ouverture du diaphragme et de replacer les organes abdominaux tels que les intestins ou le foie à leur place, afin de laisser plus d’espace au cœur et aux poumons. Ces derniers peuvent rattraper leur retard de croissance dans une large mesure. L’endoscopie consiste à introduire quelques fins tubes à travers la paroi thoracique. Il suffit de quelques sutures pour refermer une petite rupture. Si la malformation est plus conséquente, le chirurgien suture un patch en matière synthétique sur les bords du diaphragme et de la paroi thoracique. Le diaphragme va se développer autour du patch. L’opération ouverte permet de replacer dans l’abdomen les organes qui sont remontés dans le thorax. La rupture est suturée ou comblée avec un patch, comme durant une endoscopie. Après l’intervention, le nourrisson est placé sous respiration artificielle, de quelques jours à quelques semaines, en fonction du développement pulmonaire. Au bout de quelques jours, l’enfant est alimenté au moyen d’une sonde gastrique. Parfois, il faut attendre plusieurs semaines pour qu’il puisse boire par lui-même.
2. Hernie hiatale acquise
Une hernie par glissement ne doit être traitée qu’en présence de symptômes. La hernie para-œsophagienne requiert souvent une opération, afin de prévenir des complications engageant le pronostic vital.
Médicaments
Le médecin peut prescrire différents médicaments en cas de reflux et de remontées d’acide. Il adapte sa posologie à la gravité des symptômes.
- Les antiacides locaux neutralisent l’acide gastrique et soulagent rapidement les symptômes. Il faut les prendre plusieurs fois par jour. Les médicaments en poudre ou sous forme liquide sont préférés aux comprimés. N’avalez pas ces médicaments immédiatement après le repas : attendez plutôt une heure, afin que l’estomac ait le temps de fabriquer de l’acide. Un usage prolongé des antiacides est déconseillé.
- En cas de symptômes fréquents ou plus graves, le médecin prescrira un antiacide qui freine la production d’acide gastrique. Ce type de médication est très efficace contre les brûlures d’estomac. Il permet à l’œsophage de se rétablir d’une lésion ou d’une infection. Il existe deux types d’antiacides : les antihistaminiques H2 et les inhibiteurs de la pompe à protons (IPP). Les IPP sont plus efficaces en cas de reflux grave et s’assortissent de moins d’effets secondaires. Il ne faut pas utiliser ces médicaments pendant une période prolongée sans l'avis de votre médecin.
Chirurgie anti-reflux
Si une bonne hygiène de vie et le traitement médicamenteux ne suffisent pas, le médecin peut envisager une opération anti-reflux. L’intervention chirurgicale peut également être nécessaire en cas de complications sévères, par exemple suite à une hernie hiatale para-œsophagienne. L’intervention de Nissen, aussi appelée fundoplicature de Nissen, se déroule souvent par laparoscopie. Elle consiste à créer avec la partie supérieure de l’estomac une sorte de cravate autour de l’œsophage, à hauteur du muscle. La technique empêche l’estomac de remonter par le diaphragme et génère une pression accrue sur la partie inférieure de l’œsophage, empêchant tout reflux. Le chirurgien peut également remettre la rupture gastrique à sa place. Des études démontrent que la majorité des patients ne souffre plus de symptômes durant les 10 à 20 années suivant l’opération. Cependant, une récidive des symptômes est toujours possible. Certaines personnes peuvent également présenter des effets secondaires (permanents), comme un gonflement du ventre, une accumulation de gaz abdominaux et parfois des difficultés à avaler certains aliments plutôt durs, gros ou secs.
Prévention de la hernie hiatale
Vous pouvez soulager les symptômes d’une hernie hiatale en modifiant certaines habitudes. Il est important de prévenir le surpoids et la constipation. Ils accentuent la pression exercée sur l’estomac et facilitent sa remontée à travers le diaphragme, provoquant aussi le reflux d’acide gastrique.
- Essayez de perdre du poids en adoptant une alimentation saine et variée et en faisant suffisamment d’exercice. Consultez éventuellement un diététicien.
- Consommez suffisamment de fibres, buvez assez et bougez régulièrement pour prévenir la constipation.
- Cessez de fumer.
- Évitez les repas trop copieux et gras, mangez des portions plus modestes mieux réparties durant la journée.
- Cessez de manger et de boire trois heures avant le coucher.
- Évitez les aliments et les boissons qui aggravent vos symptômes, comme l’alcool, le café, le chocolat, la menthe, les agrumes, les tomates et les épices.
- Relevez la tête du lit de 10 à 15 cm.
- Fléchissez les genoux au lieu de vous pencher en avant pour ramasser un objet.
- Évitez les vêtements qui serrent à hauteur de l’estomac.
Complications et conséquences possibles à long terme
1. Hernie hiatale congénitale
- Problèmes respiratoires persistants
Les poumons d’un enfant atteint de hernie diaphragmatique congénitale sont moins bien développés, ce qui peut entraîner des difficultés respiratoires. La petite taille des poumons complique l’absorption d’oxygène et le rejet de dioxyde de carbone. Cela peut entraîner des problèmes respiratoires persistants et un rétrécissement des petites voies respiratoires. Les enfants atteints risquent de se fatiguer plus rapidement et de souffrir d’essoufflement, surtout en cas d’effort physique intense.
Si l’enfant s’épuise rapidement, il peut bénéficier d’une oxygénothérapie. Certains petits patients peuvent dépendre de l’oxygène assez longtemps, y compris à la maison. Dans de rares cas graves, les problèmes respiratoires sont permanents et nécessitent une oxygénation régulière.
Oppression, sensibilité à des stimuli tels que la fumée (de cigarette). Augmentation de la fréquence des allergies.
Ces enfants sont particulièrement exposés aux infections des voies respiratoires et des poumons durant leurs premières années de vie.
- Hypertension pulmonaire
Il est possible que les vaisseaux sanguins des poumons soient moins développés, entraînant une hypertension. La médication peut être réduite ou arrêtée quand l’enfant grandit et que l’hypertension pulmonaire disparaît.
- Reflux
La valvule située entre l’œsophage et l’estomac risque de ne pas bien fonctionner après l’opération. Quasiment tous les enfants souffrent de reflux après l’opération. Le phénomène disparaît généralement au bout de six mois. Un tiers des enfants souffre plus longtemps d’une forme sévère de reflux.
Le médecin prescrit systématiquement un médicament afin de protéger l’œsophage du reflux de l’acide gastrique.
Si le reflux suscite des problèmes persistants comme l’interruption de la croissance, des inflammations pulmonaires dues aux antiacides, on peut envisager une intervention chirurgicale moteur anti-reflux.
- Développement moteur et croissance
Les enfants atteints peuvent souffrir de problèmes de développement moteur. Ce retard de croissance peut également survenir à un âge plus avancé. Les enfants ayant subi une intervention chirurgicale peuvent présenter un trouble de croissance de la paroi thoracique et de la colonne vertébrale, du côté de l’opération. Cette anomalie peut être traitée par le port d’un corset ou de la kinésithérapie.
2. Hernie hiatale acquise
- Inflammation et ulcères de l’œsophage
Si le contenu de l’estomac remonte fréquemment ou durant une longue période dans l’œsophage, celui-ci peut s’enflammer (œsophagite de reflux). Cela peut léser les tissus œsophagiens et provoquer des ulcères. Ceux-ci peuvent provoquer des hémorragies. Dans de rares cas, on déplore une perforation de l’œsophage. Ces affections sont graves et peuvent engager le pronostic vital.
- Rétrécissement de l’œsophage (sténose)
L’inflammation induite par le reflux d’acide gastrique peut entraîner la formation de cicatrices et un rétrécissement de l’œsophage. Elle se traduit par une dysphagie : la déglutition s’accompagne de douleurs à l’arrière de la cage thoracique, de nausées et de vomissements. La nourriture peut remonter dans la gorge et même aboutir dans la trachée. Cela peut provoquer une inflammation pulmonaire sérieuse.
On peut traiter la sténose par endoscopie (dilatation). Il est également possible de placer un stent dans l’œsophage. Il s’agit d’un tube qui permet de maintenir l’œsophage en position ouverte. Dans certains cas, une opération est nécessaire pour enlever une partie de l’œsophage.
- Œsophage de Barrett et risque accru de cancer de l’œsophage
Une inflammation persistante de l’œsophage peut induire des modifications définitives des tissus. C’est ce qu’on appelle l’oesophage de Barrett. Les cellules normales qui tapissent l’organe sont remplacées par des cellules similaires à celles de l’estomac.
Les personnes souffrant d’un œsophage de Barrett courent un risque accru de cancer. Toutefois, en chiffres absolus, le risque de cancer de l'œsophage reste relativement faible : moins de 5% des patients en souffrent.
Voir aussi l'article : L'oesophage de Barrett
- Strangulation de la hernie
Une hernie para-oesophagienne peut être coincée ou pincée par le diaphragme. La circulation sanguine est alors interrompue. Ce phénomène, appelé strangulation, est grave et douloureux. Il requiert une intervention chirurgicale immédiate.
Sources :
www.uzleuven.be
www.mlds.nl
www.erasmusmc.nl
www.longfonds.nl
www.jessazh.be
www.heelkundeherentals.be
www.uza.be
http://www.nhs.uk
http://www.mayoclinic.org
http://my.clevelandclinic.org















