- dossierSyndrome Gilles de la Tourette : un bracelet pour contrôler les symptômes
- dossierQuels sont les symptômes d’une méningite bactérienne et d’une méningite virale?
- dossierCarence en acide folique : symptômes et conséquences
- dossierSyndrome de la queue de cheval : reconnaître les symptômes d’alerte pour éviter l’invalidité
- dossierQu'est-ce que la fibromyalgie et comment la traiter ?
Épilepsie : causes, symptômes, traitements
dossier
L'épilepsie est un trouble neurologique caractérisé par des crises récurrentes dues à une activité électrique anormale dans le cerveau. Les symptômes d'une crise varient selon la zone du cerveau atteinte. Elles peuvent se manifester par de brèves absence ou de graves convulsions.
Chez les enfants, il existe des formes bénignes d'épilepsie qui ne perturbent pas le développement et disparaissent souvent spontanément avec l'âge. Environ 4 enfants sur 1 000 sont atteints d'épilepsie, et environ un tiers d'entre eux présentent des problèmes neurologiques supplémentaires.
Voir aussi l'article : 10 choses à savoir sur l'épilepsie
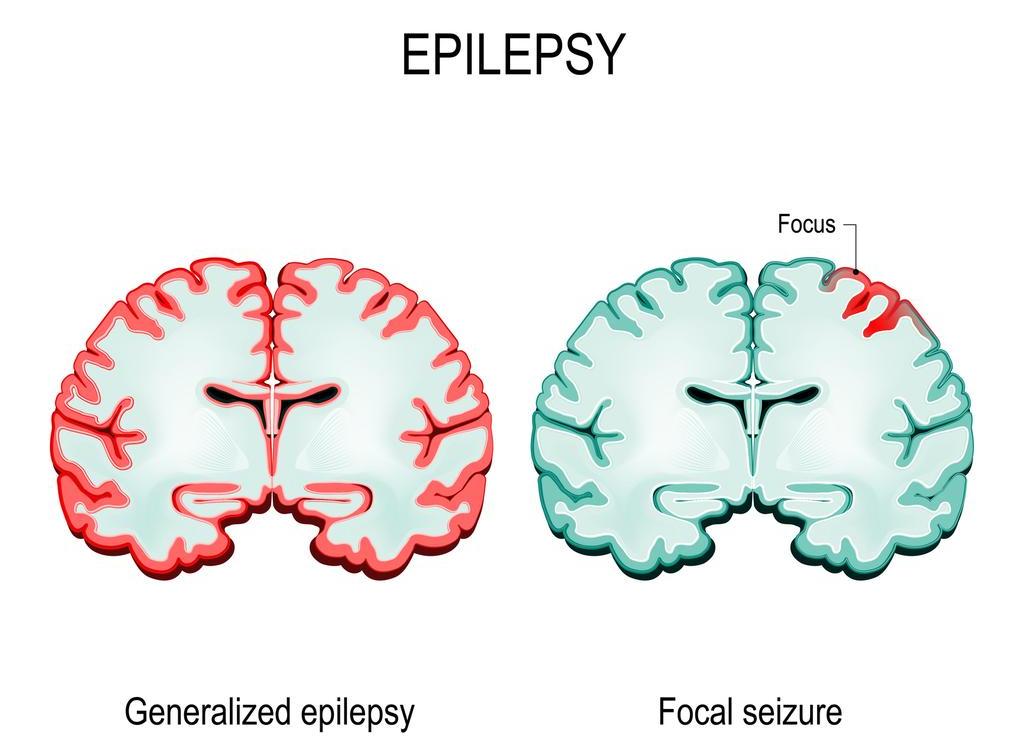
Symptômes de l'épilepsie : crise généralisée
© Getty Images
Les crises généralisées d’épilepsie affectent dès le départ les deux hémisphères du cerveau. Certaines formes sont subtiles. C'est le cas des absences. Le patient éprouve soudainement de brèves pertes de la conscience et regarde dans le vide, ce qui est souvent visible sur un schéma EEG typique.
D'autres crises, telles que les crises tonico-cloniques (anciennement appelées « grand mal »), sont beaucoup plus prononcées et impressionnantes. Elles impliquent une raideur musculaire soudaine et/ou des secousses. Ces attaques sont perceptibles et peuvent alarmer les personnes peu familières avec le phénomène. La personne ne ressent généralement aucune douleur et, dans certains cas, ne se souvient pas de l’événement. Cependant, la crise peut causer une mauvaise chute lors desquelles le patient peut se blesser. Après la crise, des maux de tête, une somnolence ou une confusion peuvent survenir pendant la phase dite « post-ictale », durant laquelle la personne a besoin de repos. Dans certains cas, une perte du contrôle de la vessie et/ou des intestins peut également survenir.
Symptômes de l'épilepsie : crise partielle (ou focale)
Une crise partielle se produit dans une zone limitée du cerveau et peut provoquer des symptômes variables en lien avec l'endroit où se produisent les décharges anormales. Il peut s'agir de gestes (contractions d'un bras ou d'une jambe), de sensations olfactives ou de stimuli visuels tels que des taches, des déformations, des hallucinations ou des éclairs.
Si la crise est confinée à une petite zone du cerveau, la personne reste généralement consciente et peut décrire des symptômes tels que des tremblements, des picotements ou des goûts étranges. C'est ce que l'on appelle parfois une « aura ». Lorsque la crise se propage, la conscience peut être partiellement ou totalement perturbée, ce qui entraîne une confusion et des mouvements automatiques tels que mastiquer ou marcher.
Dans certains cas, la crise partielle peut évoluer vers une crise tonico-clonique, au cours de laquelle le patient perd conscience. Les symptômes spécifiques d'une crise partielle dépendent du lobe du cerveau dans lequel les décharges se produisent.
Voir aussi l'article : Syndrome de Lennox-Gastaut : une forme sévère d’épilepsie chez l'enfant
Crise d'épilepsie ou crise fonctionnelle ?
Les crises d'épilepsie peuvent être confondues avec des crises non-épileptiques psychogènes (aussi appelée « crises fonctionnelles »). Elles sont très similaires mais peuvent être différenciées comme suit : :
|
Causes de l'épilepsie
L'épilepsie se caractérise par une perturbation de l'activité électrique dans le cerveau, comme un "court-circuit" avec une accélération incontrôlée des cellules neuronales concernées. La perturbation peut être limitée à une zone particulière ou s'étendre à l'ensemble du cerveau.
Les causes de l’épilepsie sont diverses et peuvent inclure :
- Facteurs génétiques : certaines formes d’épilepsie ont une composante héréditaire
- Lésion du cortex cérébral : cela peut être dû à un tissu cicatriciel créé par une infection (par exemple, après une méningite), un accident, une hémorragie cérébrale ou une opération du cerveau.
- Troubles du développement : Des affections telles que la paralysie cérébrale sont souvent associées à l’épilepsie.
Dans de nombreux cas, la cause exacte reste toutefois inconnue.
Facteurs déclencheurs d'une crise d'épilepsie
Bien que les crises d’épilepsie surviennent souvent spontanément, certains facteurs peuvent abaisser le seuil épileptogène (niveau d'activité électrique au-delà duquel une crise se déclenche) :
- Manque de sommeil : un manque de repos augmente le risque de crise.
- Stress : le stress physique et émotionnel peut jouer un rôle.
- Consommation d'alcool : une consommation excessive d'alcool ou une abstinence soudaine peut déclencher des crises.
- Lumières vacillantes : Environ 5 % des personnes atteintes d'épilepsie sont sensibles aux flashs lumineux, ce que l'on appelle l'épilepsie photosensible.
- Fluctuations hormonales : Chez certaines femmes, les changements hormonaux au cours du cycle menstruel peuvent avoir une incidence sur les crises.
- Fièvre : Chez les jeunes enfants en particulier, des températures corporelles élevées peuvent provoquer des convulsions fébriles, un type de crise d'épilepsie.
Voir aussi l'article : Vivre avec l’épilepsie : le témoignage de Bram
Traitement de l'épilepsie par médicaments
Les médicaments antiépileptiques constituent le premier choix de traitement et sont sélectionnés en fonction du type d’épilepsie, de l’âge du patient et d’autres facteurs individuels.
Les exemples de médicaments antiépileptiques couramment utilisés comprennent le lévétiracétam, le valproate de sodium et la lamotrigine. Le choix d'un médicament spécifique dépend du type d'épilepsie, de l'âge du patient et d'autres facteurs individuels.
Les médicaments antiépileptiques ne guérissent pas l’épilepsie, mais augmentent le seuil de survenue des crises et réduisent ainsi leur fréquence et leur gravité. Environ 70 % des patients n’ont plus de crises lorsqu'ils sont sous traitement.
Autres options de traitement pour l'épilepsie
Alimentation : le régime cétogène est considéré comme un traitement efficace contre l'épilepsie. Il s'agit de manger principalement des graisses et de limiter les glucides. Ainsi, l'organismebrûle les graisses au lieu des glucides pour produire de l'énergie, ce qui peut réduire la fréquence et la gravité des crises. Environ 50 % des patients connaissent une réduction des crises d'au moins 50 %, et environ 10 % n'ont plus de crises. En outre, des améliorations au niveau de la cognition, du comportement et de l'humeur peuvent survenir, et parfois l'utilisation de médicaments antiépileptiques peut être réduite.
Chirurgie : la chirurgie de l'épilepsie consiste en l'ablation par un neurochirurgien du tissu cérébral responsable des crises. Il est essentiel de déterminer si une personne est apte à subir cette opération, ce qui est déterminé par une évaluation préopératoire complète. Cela comprend l'EEG vidéo, l'IRM, un PET scan et un examen neuropsychologique. Environ 50 % des patients sont éligibles à une intervention chirurgicale, avec 50 à 70 % de chances de ne plus avoir de crises de manière permanente. Chez l'adulte, on enlève généralement une petite zone du lobe temporal ou frontal, tandis que chez l'enfant, il est parfois plus difficile de trouver la source. Dans certains cas, lorsqu'il y a un risque d'endommager des fonctions cérébrales importantes, des voies nerveuses sont coupées pour limiter les crises.
Neurostimulation : La neurostimulation pour l’épilepsie est une option de traitement pour les personnes dont les crises sont difficiles à contrôler avec des médicaments. L’objectif de la neurostimulation est de réguler l’activité cérébrale et de réduire les crises grâce à des signaux électriques. Il existe différents types de traitements de neurostimulation pour l’épilepsie :
- La stimulation du nerf vague consiste à implanter un dispositif sous la peau de la poitrine qui stimule le nerf vague du cou via un fil. Ce nerf est impliqué dans la communication entre le cerveau et le reste du corps. L’appareil délivre régulièrement des impulsions électriques, qui peuvent influencer l’activité cérébrale et réduire la fréquence des crises. Pour certaines personnes, l’activation manuelle de l’appareil peut également aider à arrêter une attaque lorsqu’elle se produit.
- La stimulation cérébrale profonde consiste à implanter des électrodes dans des parties spécifiques du cerveau responsables de l’activité épileptique. Ces électrodes envoient des impulsions électriques contrôlées au cerveau pour réduire les décharges anormales qui conduisent aux crises. La stimulation cérébrale profonde est généralement utilisée chez les patients qui ne répondent pas aux autres traitements, tels que les médicaments et la stimulation du nerf vague.
- La stimulation magnétique transcrânienne utilise des impulsions magnétiques qui peuvent influencer l’activité cérébrale dans des zones ciblées du cerveau. Cette technique est non invasive et est principalement utilisée dans le cadre de la recherche clinique pour étudier les effets sur l’épilepsie. Il s’agit d’une approche prometteuse, mais elle n’est pas encore largement utilisée comme traitement standard.
Voir aussi l'article : Épilepsie : les chiens sentent-ils venir une crise chez leur maître ?
Sources :
https://ligueepilepsie.be
https://institutducerveau-icm.org
https://www.hersenstichting.nl
https://www.uzleuven.be















