Infection des gencives : reconnaître, prévenir et traiter la gingivite
dossier Vos gencives sont rouges, enflées, saignent et se rétractent ? Dans ce cas, vous souffrez peut-être d'une maladie des gencives appelée gingivite. Comment reconnaître les symptômes d'une inflammation de la gencive ? Comment prévenir la gingivite et comment la traiter ? Voici les solutions pour lutter contre la gingivite.
Voir aussi l'article : Pourquoi ce mal de dent : les causes possibles
Qu’est-ce que une gingivite ?

© Getty Images
Des milliards de bactéries vivent dans votre bouche. Dans la salive et sur les muqueuses, mais aussi sur les dents. Si ces bactéries ne sont pas éliminées quotidiennement à l'aide d'une brosse à dents et de fil dentaire, elles forment une couche collante blanche ou jaunâtre. C'est ce qu'on appelle la plaque dentaire. La plaque dentaire se forme donc principalement dans les endroits plus difficiles à brosser, comme au niveau du sillon gingival ou entre les dents. Au fil du temps, elle absorbe les minéraux de la salive et se transforme en tartre. Seul un dentiste ou un parodontiste peut en venir à bout.
Lorsque les bactéries de la plaque dentaire prolifèrent, elles peuvent provoquer une inflammation locale. Cette phase initiale d'inflammation des gencives est appelée gingivite. Dans un premier temps, la maladie est indolore. Si elle n'est pas correctement traitée, elle peut évoluer en parodontite, une affection chronique pouvant entraîner une instabilité, un déchaussement et enfin la perte d'une ou de plusieurs dents.
Voir aussi l'article : Gingivite et parodontite : causes, symptômes et traitement
Quelles sont les causes de la gingivite ?
La mauvaise hygiène bucco-dentaire représente la cause la plus fréquente de gingivite. Si les dents ne sont pas brossées correctement, les bactéries et le tarte irritent les gencives et provoquent l'inflammation. Le brossage quotidien (deux fois par jour), le détartrage périodique et l'utilisation du fil dentaire permettent de lutter contre la formation de la plaque dentaire et contre l'accumulation de tartre.
Toutefois, l'efficacité de notre système immunitaire joue également un rôle important dans l'apparition des gingivite. Chez certaines personnes, les mécanismes de défense contre certaines bactéries sont déficients. Des maladies gingivales graves peuvent se développer dès le plus jeune âge. Notre système immunitaire peut également être affaibli par le tabagisme, le diabète, le stress, les médicaments et les changements hormonaux.
- Le tabagisme : les personnes qui fument ont un risque nettement plus élevé de développer une gingivite. Chez les fumeurs, le flux sanguin vers les gencives est moins important et le tabagisme supprime également les cellules immunitaires qui jouent un rôle important dans la défense contre les mauvaises bactéries. Le tabagisme augmente donc le risque de développer une parodontite, mais compromet également les résultats du traitement. L'arrêt du tabac permet d'obtenir de meilleurs résultats.
- Diabète non contrôlé : si vous souffrez d'un diabète non contrôlé, vous êtes plus susceptible de développer une maladie des gencives.
- Stress : le stress peut déclencher plusieurs changements dans nos systèmes endocrinien et immunitaire. Le stress peut donc affecter notre santé et plus particulièrement la santé des gencives. Il peut également entraîner des changements de comportement, tels que la négligence de l'hygiène bucco-dentaire, ... ce qui augmente également le risque de maladie parodontale.
- Changements hormonaux : les changements hormonaux, tels que la puberté et la grossesse, peuvent rendre une personne plus sujette aux gingivites.
- Médicaments : certains médicaments peuvent généralement affaiblir les défenses systémiques ou réduire la production de salive. En outre, certains médicaments contre l'hypertension ou les antiépileptiques peuvent provoquer un gonflement des gencives, ce qui rend le brossage plus difficile, augmentant ainsi le risque de développer une maladie des gencives.
Voir aussi l'article : AVC : pourquoi il faut faire très attention à ses gencives
Reconnaître les symptômes de la gingivite
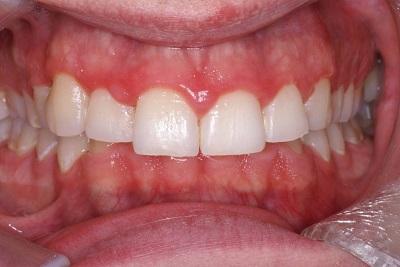
Gingivite : gencives rouges et gonflées
Des gencives saines sont rose pâle et ne saignent pas lorsque vous mangez, lorsque vous vous brossez les dents et certainement pas de manière spontanée. Par ailleurs, dans une situation saine, seule la couronne de la dent est visible dans la bouche. La racine de la dent est ancrée dans l'os de la mâchoire. Les gencives recouvrent cette mâchoire et s'ajustent étroitement autour des dents.
En cas de gingivite ou de maladie des gencives, le sillon gingival est rouge et gonflé. Il saigne facilement au toucher, par exemple lors du brossage des dents ou des repas. Les gencives enflammées sont généralement indolores mais certaines personnes ressentent des douleurs parfois aiguës. Le saignement est donc souvent le premier symptôme perceptible de la gingivite.
Dans les formes les plus graves de gingivite, la gingivite ulcéro-nécrotique aiguë (GUNA) est une infection agressive de la gencive causée par des bactéries présentes dans la cavité buccale. Ce type de gingivite est rare. Il provoque d'autres symptômes tels que des nécroses des papilles, des gencives grises/noires, de la fièvre, des ganglions lymphatiques gonflés sous la mâchoire, une déglutition et une élocution douloureuse ou encore une haleine fétide. Il s'agit d'une urgence médicale. Elle peut évoluer en parodontite ulcéro-nécrotique et atteindre l'os.
Voir aussi l'article : Décoloration et taches sur les dents : causes et solutions
Prévenir et traiter la gingivite
Le respect des règles d'hygiène dentaire constitue le meilleur moyen de prévenir la gingivite, en limitant ainsi jour après jour la formation de la plaque dentaire et en réduisant alors considérablement le risque d'inflammation de gencives. Le brossage des dents doit intervenir deux fois par jour, matin et soir (chaque fois une demi-heure après avoir mangé), avec un dentifrice au fluor. Le brossage doit durer au moins deux minutes, sans appuyer trop fort, dent par dent et avec un mouvement de rotation. Le fil dentaire vient en complément, et on peut aussi utiliser une brossette interdentaire.
Le tartre ne peut pas être éliminé par vos propres moyens : cette tâche revient au dentiste lors du détartrage, qui doit être réalisé une fois par an (ou davantage si nécessaire). Le dentiste peut aussi recommander un bain de bouche à base de chlorhexidine (un antiseptique).
Voir aussi l'article : Gingivite : les aliments contre les saignements
Complication : la parodontite
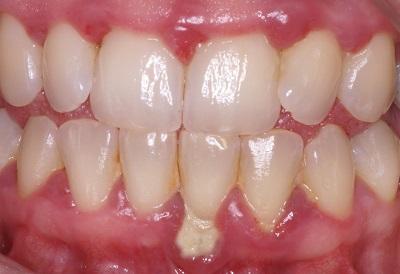
Parodontite Si la gingivite n'est pas traitée, l'inflammation s'étend des gencives à l'os sous-jacent. C'est ce qu'on appelle la parodontite. Dans la parodontite, comme dans la gingivite, les gencives sont rouges et gonflées et perdent leur fermeté. Au cours de ce processus, les gencives se décollent également de la dent, ce qui a pour effet de creuser l'espace entre la dent et les gencives. En outre, les tissus qui soutiennent la dent sont également touchés et, sous l'effet de l'inflammation, l'os se détériore. Les symptômes de la parodontite comprennent des gencives rouges et gonflées, des saignements gingivaux, d'une mauvaise haleine et, parfois, de fièvre et de ganglions enflés. Il peut également arriver que les dents changent de position ou s'allongent (en raison de la récession gingivale). Chez les fumeurs, ces signes peuvent être moins évidents en raison de l'effet de la nicotine sur les vaisseaux sanguins. Lorsque la parodontite n'est pas traitée à temps, les tissus qui soutiennent la dent se dégradent. Les dents finissent par tomber. D'autre part, la parodontite a également un effet négatif sur l'état de santé général. Les bactéries présentes sous les gencives, dans les poches, peuvent pénétrer dans la circulation sanguine et causer des problèmes dans d'autres parties du corps. Par exemple, les personnes atteintes de parodontite sont plus susceptibles de souffrir de maladies cardiovasculaires, les femmes atteintes de parodontite sont plus exposées au risque d'accouchement prématuré ou de donner naissance à des bébés de petit poids, et les diabétiques atteints de parodontite ont plus de difficultés à contrôler leur taux d'insuline, ce qui entraîne des complications. Voir aussi l'article : Cancer de l’œsophage et de l’estomac : quel lien avec les gencives ? |
Voir aussi l'article : La gingivite ulcéro-nécrotique : causes, symptômes et traitements
Sources :
http://www.parodontologie.be
https://my.clevelandclinic.org