Zona : causes, symptômes, traitements
dossier
La grande majorité (95%) de la population adulte a déjà été infectée par le VVZ, qui est responsable de diverses maladies.
- L'infection primaire cause la varicelle, une maladie contagieuse de la peau qui survient généralement chez l'enfant. Plusieurs vaccins contre la varicelle sont disponibles.
- Le VVZ « sommeille » ensuite dans les ganglions nerveux, mais il peut se réveiller après plusieurs décennies et provoquer le zona, qui concerne surtout les seniors.
- Le zona peut entraîner des complications parfois graves (lire ci-dessous) : douleurs chroniques (douleurs post-zostériennes), atteintes des yeux et des oreilles, séquelles neurologiques...
On ignore les raisons pour lesquelles le virus redevient actif après de nombreuses années, même si on a identifié des facteurs de risque. Il se propage le long des nerfs jusqu'à la peau, où il provoque une éruption cutanée douloureuse.
Une personne qui a développé un zona peut en souffrir à nouveau, mais c'est rare. En cas de crises répétées, des examens médicaux plus approfondis sont requis.
Voir aussi l'article : Zona : les symptômes et les complications
Les facteurs de risque

L'âge
L'âge qui avance est un facteur de risque important. Les personnes de plus de 60 ans sont proportionnellement deux à trois fois plus nombreuses à souffrir du zona que les moins de 40 ans (12 pour 1000 au-delà de 60 ans et 4 / 1000 en dessous de 40 ans). Ceci est probablement lié à une immunité moins efficace chez les seniors et les personnes âgées.
Le sexe
Selon certaines études, les femmes seraient plus à risque que les hommes, mais d'autres recherches disent le contraire.
L'immunité
Une immunité affaiblie ou perturbée est un facteur de risque majeur. Ainsi, le zona est plus fréquent chez les patients avec une maladie auto-immune ou inflammatoire (lupus systémique, polyarthrite rhumatoïde, granulomatose de Wegener, maladie de Crohn, rectocolite hémorragique, sclérose en plaques), souffrant d'un cancer (lymphome de Hodgkin, tumeur adhérente), du sida, ou ayant subi une greffe d'organe (le traitement immunosuppresseur augmente le risque).
Les autres facteurs
- Le rôle des facteurs génétiques n'est pas encore élucidé.
- Il est possible qu'une intervention chirurgicale ou un traumatisme (par exemple une fracture de la jambe) puissent provoquer un zona.
- La place du stress physique ou mental en tant que facteur de risque n'est pas claire.
Le zona est-il contagieux ?
Oui pour les personnes qui n'ont jamais eu la varicelle. Le liquide provenant des vésicules est contagieux pendant 1 à 2 semaines. Les croûtes ne sont plus contagieuses.
Pour les personnes qui n'ont jamais eu la varicelle, il est donc important de prendre des précautions. Ceci concerne principalement les femmes enceintes, sachant que le virus peut causer des dommages à l'enfant à naître au cours des trois premiers mois de la grossesse.
Chez les personnes avec une immunité déficiente, le contact avec le virus peut provoquer une rechute.
- Assurez-vous que les vésicules sont couvertes, par exemple avec de la gaze.
- Lavez-vous soigneusement les mains avec de l'eau et du savon si vous avez été en contact avec les vésicules (non sèches).
Les symptômes du zona
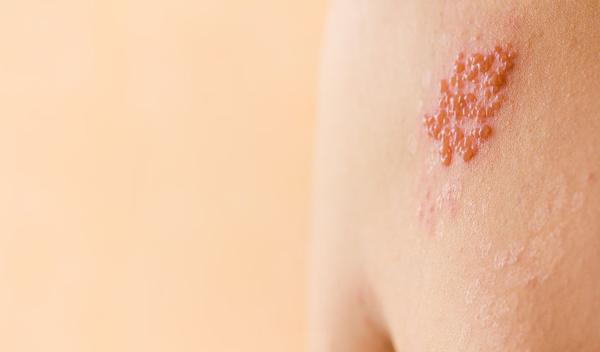
Le zona n'est pas toujours grave : chez l'enfant et le jeune adulte, l'infection est généralement plus légère.
- Le zona commence habituellement par des démangeaisons et des picotements, ou brutalement par des douleurs intenses, brûlantes et persistantes sur une partie de la peau (abdomen, poitrine, dos...). Un mal de tête, de la fièvre et une sensation de grippe (syndrome grippal) peuvent également survenir.
- Après quelques jours, la peau devient rouge et des vésicules (ampoules) douloureuses apparaissent en grappe, habituellement sur le ventre ou la taille, la poitrine ou le dos, parfois sur les membres (bras, jambe), au cou ou sur le visage. Les vésicules forment un amas ou une bande (ceinture).
- L'éruption peut être marquée par de vives douleurs, notamment en cas de frottement, au contact des vêtements, en position assise... Un zona au visage est souvent accompagné d'un mal de tête très sévère, et les muscles faciaux peuvent temporairement s’affaisser.
- Après 10 à 14 jours, les vésicules sèchent en formant des croûtes. Après 2 à 4 semaines, le rétablissement est généralement complet, sans symptômes résiduels sérieux, sauf évidemment en cas de complications.
- Parfois, on observe une sensibilité permanente réduite ou accrue à la douleur ou une dépigmentation de la peau.
Zona : les complications
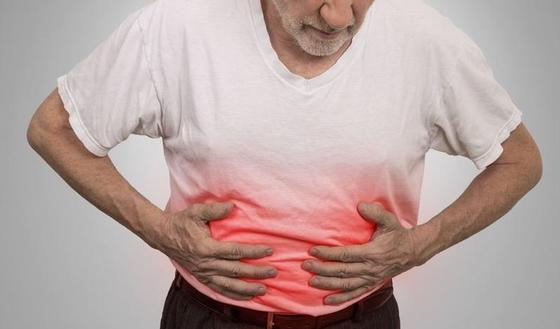
Les complications les plus sérieuses du zona sont la névralgie post-zostérienne et les atteintes oculaires, sachant qu'une infection bactérienne secondaire aux lésions cutanées peut survenir.
La névralgie post-zostérienne
La névralgie post-zostérienne (NPZ) se caractérise par une douleur sévère et tenace dans la zone de la peau affectée. Elle peut persister des mois, voire des années. Cette douleur neuropathique résulterait de l'inflammation et de la lésion du nerf.
- Le risque que cette complication survienne augmente avec l'âge : chez les personnes de moins de 50 ans, il est inférieur à 2%, puis passe à 20% chez les plus de 50 ans et à 30% au-delà de 70 ans.
- Les patients dont les symptômes (fièvre, douleur, nombre de vésicules...) ont été importants avant et pendant la phase aiguë présentent un risque plus élevé de souffrir d'une NPZ.
- La NPZ est également plus fréquente si le zona a affecté le visage.
Les complications oculaires du zona
Le nerf optique peut être abîmé chez les patients atteints de zona à la tête et au cou. Cela se produirait chez environ 15% des patients.
Il existe aussi un risque élevé de kératite (inflammation de la cornée), d’iridocyclite (inflammation de l'iris), de conjonctivite (inflammation des muqueuses), de glaucome secondaire ou de panophtalmie (inflammation de toutes les parties de l'œil).
Des éruptions sur la pointe et sur le côté du nez indiquent des dommages à la branche nerveuse qui innerve l'œil. Si le nez est affecté, une attention particulière doit être portée à l'œil.
Les complications à l'oreille
Si le virus se trouve dans le nerf de l'oreille, un herpès zoster oticus peut se développer, avec la formation d'ampoules dans le conduit auditif. Les complications possibles sont la perte auditive, les problèmes d'équilibre (vertiges) et la paralysie du nerf facial.
La dissémination virale
La dissémination du virus peut survenir chez les personnes atteintes d'une immunité (cellulaire) altérée. C'est une affection très sérieuse qui peut mener à la mort.
La méningite
Si le système nerveux central est touché par la maladie (ce qui est rare), une méningo-encéphalite ou une parésie peuvent survenir.
Voir aussi l'article : Quel traitement contre le zona ?
Le diagnostic
L'éruption cutanée typique est suffisante pour établir le diagnostic. Occasionnellement, il est possible que les atteintes de la peau (comme les ampoules) soient très discrètes, voire inexistantes, et des recherches plus approfondies sont alors nécessaires (une analyse de sang peut aider à montrer si le virus est actif ou l'a été récemment).
En cas de zona dans la région du trijumeau, il faut chercher des anomalies oculaires. En cas d'éruption cutanée sur le nez ou dans le coin de l'œil, il faut toujours consulter un ophtalmologue pour un examen supplémentaire.
Voir aussi l'article : Syndrome de Ramsay Hunt : causes, symptômes, traitement
Les traitements contre le zona

Le zona guérit spontanément après deux à quatre semaines. Habituellement, un soulagement de la douleur et un traitement de séchage des ampoules sont suffisants. Il faut cependant toujours consulter un médecin, et au plus vite dans certaines circonstances.
- vous êtes affaibli par une maladie grave
- vous avez plus de 60 ans
- vous souffrez d'un trouble immunitaire ou vous prenez des médicaments immunosuppresseurs
- le zona affecte le visage
- vous ressentez des picotement, des démangeaisons ou une douleur à l'œil ou au nez
Il faut absolument éviter de gratter les ampoules, cela peut causer des cicatrices permanentes.
- Une douche ou un bain avec une eau pas trop chaude apportent un soulagement.
- Pour éviter l'abrasion, recouvrez les vésicules d'une compresse douce.
- Sur les ampoules, vous pouvez appliquer une pommade de séchage (pommade ou pâte d'oxyde de zinc). Si nécessaire, utilisez aussi un liquide ou une crème pour soulager les démangeaisons.
- L'application de chlorhexidine (antiseptique) en solution aqueuse sur les vésicules est utile pour la prévention de la surinfection bactérienne.
- Des lingettes humides ou de la glace peuvent aider contre les démangeaisons et la douleur.
La gestion de la douleur
L'un des plus gros problèmes avec le zona est la douleur, qui peut être très intense.
Vous pouvez prendre du paracétamol (ne pas dépasser la dose prescrite par le médecin ou mentionnée par le fabricant). Si cela ne suffit pas, un analgésique plus fort peut être nécessaire, mais toujours après avis médical.
Le traitement antiviral
Les médicaments antiviraux (tels que l'aciclovir) peuvent réduire le temps de guérison de l'éruption cutanée ainsi que la sévérité et la durée de la douleur. Ces médicaments doivent être pris dans les 2 ou 3 premiers jours après le début de l'éruption cutanée. Plus tard, leur efficacité baisse sensiblement.
Chez les personnes en bonne santé âgées de moins de 50 ans et dont le zona n'est pas trop important, un traitement antiviral n'est pas nécessaire. Ce traitement peut être approprié dans les circonstances suivantes.
- avec zona étendu ou très douloureux
- avec zona dans le cou ou sur le visage : sans traitement antiviral, le risque de lésions oculaires (permanentes) est très élevé
- chez les personnes de plus de 60 ans
- chez les personnes présentant une immunité altérée (VIH, après une greffe d'organe, en cours de chimiothérapie ...) : il peut être nécessaire d'administrer ce médicament par voie intraveineuse avec une perfusion, ce qui nécessite une hospitalisation
Le traitement de la douleur post-zostérienne
La névralgie post-zostérienne est très difficile à traiter. Heureusement, cette douleur disparaît chez les personnes de moins de 60 ans dans neuf cas sur dix après un mois, et seulement 1% souffrent encore de douleurs après un an. Chez les personnes âgées de plus de 60 ans, la douleur disparaît dans environ la moitié des cas après un mois, et dans 10% des cas, c'est une douleur légère à modérée qui persiste encore après un an.
En cas de douleur persistante sévère, la prise en charge par un centre spécialisé dans la douleur peut être nécessaire.
- Les analgésiques simples (paracétamol) procurent un soulagement insuffisant de la douleur. Des analgésiques plus puissants (oxycodone, morphine, méthadone...) donnent parfois également des résultats insuffisants et présentent de nombreux effets secondaires. Ils peuvent aussi entraîner une dépendance.
- Les anti-épileptiques procureraient un bon soulagement de la douleur chez environ la moitié des patients. Les effets secondaires possibles incluent les vertiges, la somnolence et la rétention d'eau dans les membres (oedème périphérique).
- Certains antidépresseurs tricycliques procurent un bon soulagement de la douleur et une amélioration significative de la qualité de vie chez environ la moitié des patients. Des effets secondaires tels que la bouche sèche, la constipation, les troubles visuels et la prise de poids sont possibles.
- Des patchs de lidocaïne avec une concentration de 5% aideraient certains patients, mais il n'y a pas suffisamment de preuves pour recommander ce traitement.
- Les pansements de capsaïcine aideraient certains patients, mais les risques d'effets secondaires parfois graves et de douleurs locales sévères sont élevés. Ce produit n'est donc pas recommandé.
- Les corticostéroïdes n'ont pas démontré leur efficacité dans la phase aiguë du zona ou en cas de NPZ, qu'ils aient été administrés par voie orale ou injectés par péridurale.
- L'acupuncture dans le traitement de la névralgie post-zostérienne n'a été étudiée que de manière limitée. En outre, les études donnent des résultats contradictoires. L'effet possible sur la douleur est faible dans tous les cas.
La vaccination
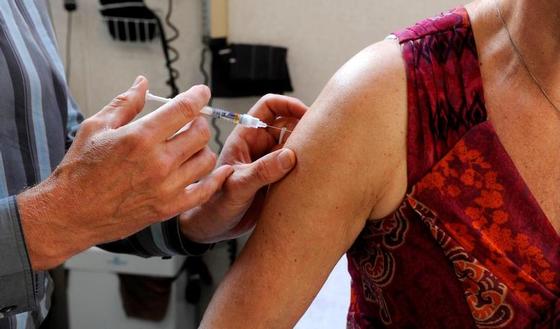
Il existe actuellement deux vaccins contre le zona (Zostavax et Shingrix). En Belgique, le Conseil supérieur de la santé (CSS) a publié une recommandation en juillet 2017 stipulant que le Zostavax pouvait être envisagé pour les personnes âgées de 65 à 79 ans. En raison des retards liés à la pandémie de Covid-19, le CSS ne s'est pas encore prononcé concernant le Shingrix. Aux Etats-Unis, il est recommandé à partir de l'âge de 50 ans.
Pour les personnes qui doivent subir un traitement immunosuppresseur, le Zostavax peut être envisagé à partir de l'âge de 50 ans et si possible au moins quatre semaines avant le début du traitement immunosuppresseur. Il ne doit pas être administré en cours de traitement immunosuppresseur. Le Shingrix peut être administré aux personnes immunodéprimées ou chez qui une immunosuppression est prévisible.
Contrairement au vaccin contre la grippe ou le pneumocoque, par exemple, le Conseil supérieur de la santé ne recommande actuellement aucune vaccination généralisée dans ce cas-ci chez les personnes de plus de 65 ans. Il y a actuellement trop peu d’arguments scientifiques pour cela.
Vous souhaiteriez être vacciné ? Il est préférable de consulter votre médecin pour vérifier si la vaccination est utile pour vous.
- Le Zostavax réduirait le risque de zona de 52% chez les personnes âgées de 50 à 79 ans et le risque de douleur post-zostérienne de 76% pendant au moins cinq ans. Ensuite, cette protection diminue. Pour le Shingrix, des données indiquent une efficacité de 90% contre le virus herpès zoster et il peut être administré aux personnes de plus de 18 ans présentant un risque accru de zona. Il présente une efficacité de 90% à 100% (en fonction des groupes d'âge) contre la névralgie post-zostérienne.
- Le Zostavax peut être utilisé chez les personnes souffrant d'une maladie chronique (diabète, insuffisance rénale, psoriasis, polyarthrite rhumatoïde).
- Après environ cinq ans, la protection par le Zostavax diminue, et après environ 10 ans, elle ne serait plus que minime.
- Le Zostavax ne doit pas être utilisé chez les personnes présentant une déficience immunitaire.
- Le Zostavax ne doit pas être utilisé chez les personnes qui prennent des corticoïdes à haute dose, suivent une chimiothérapie ou une radiothérapie, prennent des immunomodulateurs, ou ont subi un greffe de cellules souches hématopoïétiques.
- Le Zostavax et le Shingrix ne doivent pas être utilisés pendant la grossesse. Après la vaccination, il faut attendre au moins 4 semaines avant de tenter d'être enceinte.
- Le vaccin est cher (mai 2021 : 137,40 € pour le Zostavax et 170,26 € pour le Shingrix) et il n'est pas remboursé en Belgique. Une injection suffit pour le Zostavax alors que deux doses sont nécessaires pour le Shingrix.
- Des effets secondaires légers et de courte durée (rougeur, gonflement, douleur au site d'injection, maux de tête...) ont été notifiés.
Voir aussi l'article : Varicelle, rougeole, oreillons... : attention pendant la grossesse















