- dossierTout savoir sur le fer : rôle, stockage, carence, alimentation
- nieuwsEbola peut-il se propager en Belgique ?
- dossierDérèglement hormonal chez l’homme : baisse de libido, prise de poids, fatigue
- dossierTroubles du sommeil pendant et après un cancer ou une chimiothérapie
- mijn verhaalChirurgie des paupières : témoignage d'une blépharoplastie et photos avant/après
Symptômes du cancer du testicule : comment s’auto-palper ?
dossier
Même si le cancer du testicule est assez rare en Belgique, on relève une recrudescence, essentiellement chez les hommes âgés de 24 à 35 ans. Un dépistage précoce permet cependant de conserver une meilleure qualité de vie et d’adopter des traitements moins agressifs. Comment procède-on à un auto-examen et quels sont les symptômes d’un cancer du testicule ?
Voir aussi l'article : Douleurs aux testicules : d'un seul côté, qui irradient vers le ventre, avec l'excitation
Taux de survie du cancer du testicule ?
© Getty Images
Le cancer du testicule peut se développer à partir de différents types de cellules malignes. Les formes les plus courantes, qui représentent 95% des cas, proviennent des cellules impliquées dans la production de spermatozoïdes, les « cellules germinales ». Le gonflement du testicule peut se sentir à la palpation mais n'est pas douloureux. Cela explique pourquoi le cancer est souvent découvert tardivement.
S'il est détecté tôt, le cancer du testicule peut être guéri par la chirurgie et la chimiothérapie ou la radiothérapie chez presque 100% des patients. La guérison est possible même en cas de métastases.
Voir aussi l'article : Douleurs à l'aine chez l'homme : quelles causes possibles ?
Facteurs de risques du cancer du testicule
Les causes du cancer du testicule ne sont pas entièrement élucidées. Les hommes dont les testicules ne sont pas descendus ou sont descendus trop tard présentent un risque accru. Les hommes ayant déjà eu un cancer du testicule présentent des risques de rechute. Parfois, plusieurs membres de la même famille sont victimes de cette forme de cancer.
La masturbation n’a absolument rien à voir avec le cancer des testicules. Il ne s'agit pas non plus d'une maladie sexuellement transmissible. Le cancer des testicules n’est pas contagieux, même quand l’homme éjacule dans le corps de sa partenaire.
Voir aussi l'article : Testicule non descendu : quand s’inquiéter ?
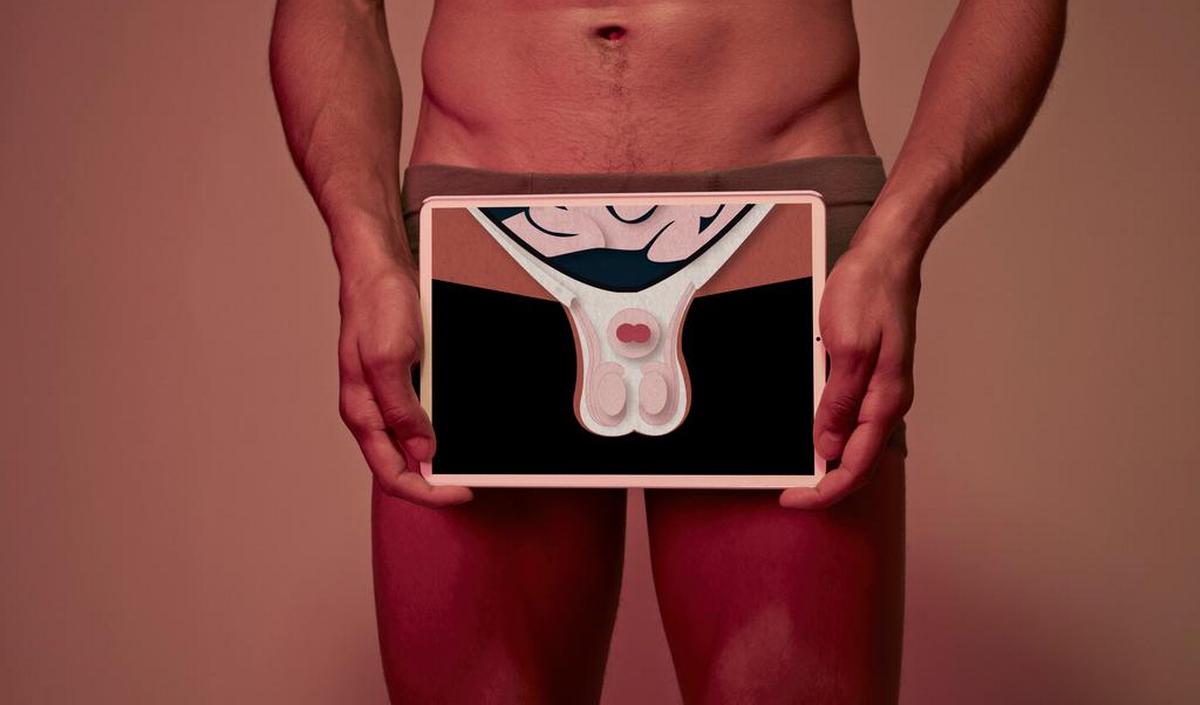
Comment pratiquer l'auto-palpation des testicules ?
Symptômes du cancer du testicule
Symptômes au niveau du testicule
Lorsque vous vous auto-palpez les testicules, voici les symptômes qui doivent vous pousser à consulter :
- Augmentation de la taille d'un testicule
- Parfois une ou plusieurs bosses dures (nodules) dans le testicule
- Parfois une vive douleur dans le testicule touché
Autre symptômes possibles
- Lourdeur dans le bas ventre, derrière la bourse ou dedans
- Fatigue inexpliquée
- Diminution de la libido
- Présence de sang dans le sperme
En cas de métastases
- maux de dos ou de ventre
- Gonflement des glandes mammaires ou de la région du mamelon, avec ou sans douleur
En cas de métastases pulmonaires
- Essoufflement
- Douleurs à la poitrine
- Toux, crachats de sang
Voir aussi l'article : Sang dans le sperme : quand faut-il s'inquiéter ?
Diagnostic du cancer du testicule
Un dépistage et un traitement rapide du cancer du testicule est crucial. Plus la tumeur est petite au moment du dépistage, plus le pronostic est favorable. Si vous présentez plusieurs symptômes, le médecin procèdera à un examen complet du corps.
Si le médecin généraliste juge inquiétants les symptômes et les modifications corporelles, il vous adressera à un urologue, qui répétera l’examen corporel. Si celui-ci soupçonne le développement d’une tumeur cancéreuse, il procédera en premier lieu à une échographie des bourses et du ventre ainsi qu’à un examen sanguin, pour dépister les marqueurs de tumeur, car leur taux peut augmenter en cas de cancer du testicule. Il s’agit des HCG ou bêta-HCG, la choriongonadotropine (bêta) humaine, et des alpha-FP (alpha-phoetoprotéine). Un taux élevé de ces marqueurs indique souvent la présence d’un cancer du testicule. On vérifie également la quantité de LDH (lactate deshydrogénase). Le LDH est un marqueur de tumeur spécifique dont le taux est plus élevé que la normale chez presque tous les hommes victimes d’un cancer du testicule.
Voir aussi l'article : Perte de sensibilité du gland : pourquoi mon pénis est engourdi ?
Examens complémentaires
Si les résultats de l’examen corporel, de l’échographie et du sang indiquent la présence d’un cancer, il faut analyser les tissus pour poser un diagnostic définitif, dans les plus brefs délais. L'examen des tissus nécessite le prélèvement du testicule, de l'épididyme et du cordon spermatique. L’opération se déroule sous anesthésie, presque toujours par l’aine, et requiert une hospitalisation d’un ou deux jours. L’ablation du testicule (orchidectomie), de l’épididyme et du cordon spermatique constitue de facto le début du traitement. La perte d’un testicule entraîne rarement une diminution de la libido et ne rend pas impuissant. Elle n’a généralement pas d’effet sur la fécondité non plus.
Si l’analyse des tissus confirme la présence d’un cancer, il faut procéder à des examens complémentaires, pour vérifier l’absence de métastases. Les résultats déterminent le stade atteint par le cancer. On effectue systématiquement un CT-scan de l’abdomen et des poumons en cas de cancer du testicule et parfois du cerveau, si le médecin y soupçonne la présence de métastases.
La scintigraphie osseuse permet de détecter d’éventuels métastases dans les os mais elle n’est pratiquée que si le spécialiste juge le risque réel, ce qui est rare en cas de cancer du testicule.
Une IRM peut également mettre en évidences des métastases et des anomalies.
4 stades de cancer des testicules
Il existe 4 stades de cancer des testicules :
- Stade I : la tumeur est limitée au testicule, aucune métastase n'est visible.
- Stade II : en plus de la tumeur du testicule, il existe des métastases dans les ganglions lymphatiques de la partie supérieure de l'abdomen.
- Stade III : en plus de la tumeur du testicule, il existe des métastases dans les ganglions lymphatiques au-dessus du diaphragme, dans la poitrine. Le diaphragme est un muscle plat situé entre l'abdomen et la cavité thoracique.
- Stade IV : il existe également des métastases dans d'autres organes, comme les poumons et le foie et/ou les os et le cerveau.
Voir aussi l'article : Cancer du pénis : rare mais agressif
Traitement du cancer des testicules
En cas de forte présomption de cancer du testicule, on procède à l’ablation du testicule touché pour en analyser les tissus, comme indiqué ci-dessus. En fonction du type de cancer et du stade auquel il se trouve, il faut généralement procéder à une radiothérapie ou à une chimiothérapie ensuite.
Voir aussi l'article : Coup dans les testicules : quels sont les risques ?
Sources :
https://www.cancer.be
https://www.uzleuven.be















