Mélanome : la forme de cancer de la peau la plus meurtrière
dossier
Voir aussi l'article : Tache sur la peau : reconnaître les symptômes d'un cancer de la peau ?
Le mélanome en chiffres
Voir aussi l'article : Cancer de la peau : quelle est la différence entre UVA et UVB ?
Qu'est-ce qu'un mélanome malin ?
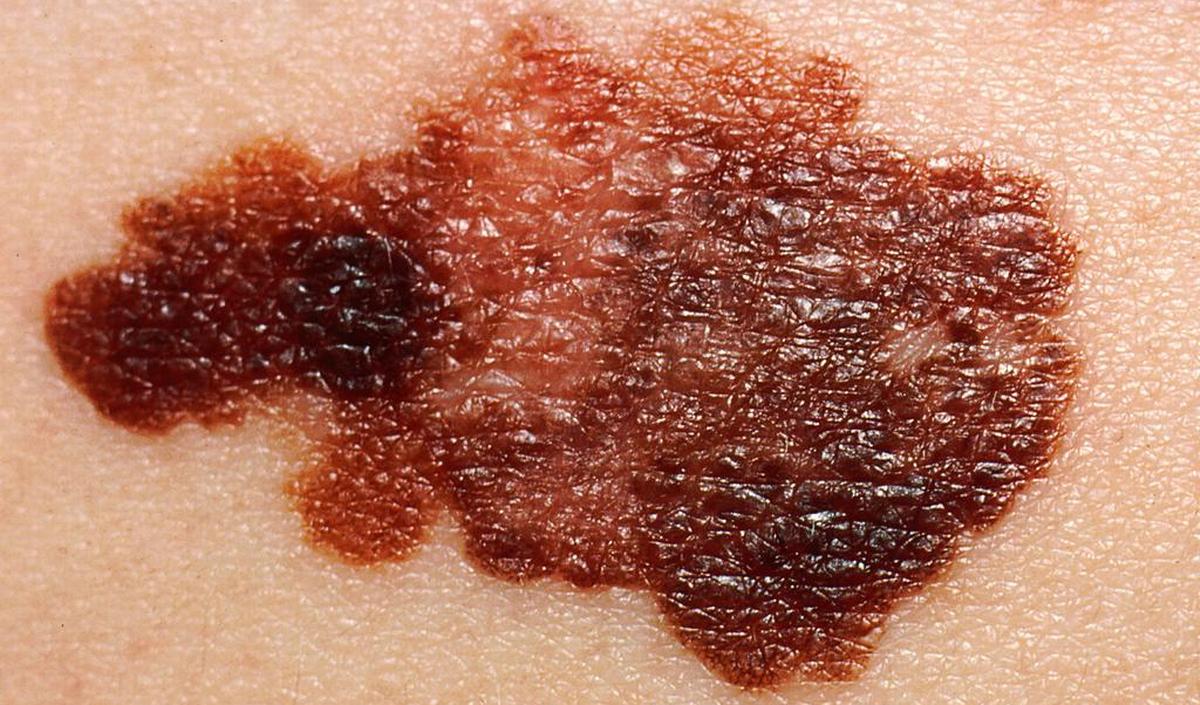
Les mélanomes malins sont des tumeurs malignes qui touchent la peau et les muqueuses (dans de rares cas). Ces tumeurs ont tendance à se métastaser assez rapidement via les vaisseaux lymphatiques ou la circulation sanguine.
Les cellules cancéreuses se développent dans les cellules pigmentaires de la peau. Dans 80% des cas, le mélanome apparaît dans une zone de peau saine (sans tache ni lésion). Dans 20% des cas, ils se forment à partir d'un grain de beauté existant.
La tache pigmentée grandit, grossit, change de forme et de couleur. Dans un premier stade de la maladie, le cancer se limite à l'épiderme (mélanome in situ). Dans un second temps, la maladie se propage en profondeur pour devenir invasive.
Les facteurs de risque du mélanome
Même si le mélanome malin ne représente que 5 % de l'ensemble des cancers de la peau, il reste une forme de cancer particulièrement agressive. Pour cette raison, il constitue la forme la plus grave de cancer de la peau.
Tout le monde ne court pas le même risque de développer un mélanome. Plusieurs facteurs influencent ce risque : les facteurs personnels (phototype, nombre de taches pigmentaires), les antécédents personnels et familiaux et les facteurs environnementaux.
Les facteurs suivants augmentent le risque de cancer de la peau :
- une peau claire et des cheveux blonds ou roux
- une peau présentant un grand nombre de grains de beauté, dont au moins trois sont irréguliers
- des antécédents de mélanome dans la famille
- une exposition régulière au soleil et au bronzage
- des coups de soleil répétés durant l'enfance.
Caractéristiques personnelles
le phototype correspond au degré de sensibilité au soleil. Ils sont classés comme suit : le phototype 1 (les personnes rousses ou à la peau claire qui brûlent toujours et ne bronzent jamais). le phototype 2 (les personnes qui brûlent toujours et bronzent parfois), le phototype 3 (les personnes châtains qui brûlent parfois et bronzent) puis les phototypes 4, 5 et 6 (les personnes avec une peau allant d'un teint mat à très foncé). Les personnes dont la protection pigmentaire est la plus faible (phototypes I et II) sont plus à risque de développer un mélanome malin.
Une peau marquée par de nombreuses taches pigmentaires est plus à risque. C'est notamment le cas des taches pigmentaires dites "atypiques" (voir ci-dessous).
Antécédents personnels ou familiaux
Ces facteurs peuvent multiplier le risque de mélanome par 500.
Facteurs environnementaux
Le rayonnement ultraviolet (UV) est à ce jour le seul facteur de risque externe connu et largement accepté. Le type de rayons UV le plus nocif et la manière dont les dommages sont infligés sont encore mal connus.
Des études attestent de l'effet néfaste de l'exposition aux UV pendant l'enfance.
L'exposition intermittente au soleil (les personnes qui ne s'exposent habituellement pas beaucoup au soleil, mais qui commencent soudainement à s'exposer à des niveaux élevés de rayons UV pendant les vacances) semble également jouer un rôle important dans le développement du mélanome.
L'utilisation régulière de bancs solaires est également un facteur de risque.
Voir aussi l'article : Le banc solaire avant les vacances: une bonne idée ?
Cancer cutané et jeunes enfants
On estime que 50 à 80 % des lésions cutanées causées par le soleil sont contractées pendant l'enfance et l'adolescence. Le délai entre une exposition solaire intense et l'apparition d'un mélanome est d'environ 15 à 20 ans.
Les enfants sont généralement surveillés de près et protégés par leurs parents lorsqu'ils jouent au soleil. Les adolescents, en revanche, deviennent progressivement plus indépendants de leurs parents, en particulier lors des activités de loisirs en plein air. C'est pourquoi, à partir de 10-12 ans, les adolescents doivent apprendre à prendre soin eux-mêmes de leur peau.
- Évitez les plages, les piscines et les terrains de sport en plein air aux heures où le soleil brille le plus (entre 11h et 15h sous nos latitudes)
- Protégez votre peau avec un T-shirt et un chapeau anti-UV, et vos yeux avec des lunettes de soleil adaptées.
- Utilisez une bonne crème solaire protectrice (SPF 30 ou plus) plusieurs fois par jour, et une crème waterproof si vous allez dans l'eau.
- Eviter les coups de soleil
- Ne pas faire de banc solaire.
Voir aussi l'article : Crème solaire périmée : peut-on l'utiliser d’une année à l’autre ?
|
Les mélanomes sont assez exceptionnels pendant l'adolescence. En revanche, les jeunes adultes (20-30 ans) qui présentent des facteurs de risque doivent être dépistés. Dans les familles où plusieurs cas de mélanome ont été diagnostiqués, les adolescents peuvent être dépistés à partir de la puberté. Même si le mélanome apparaît très rarement chez les jeunes, toute tache brune de forme irrégulière et dont l'aspect change rapidement doit faire l'objet d'un examen médical plus approfondi chez le dermatologue. Voir aussi l'article : Soleil : une crème de jour pour protéger la peau ? |
Reconnaître un mélanome : Méthode ABCDE
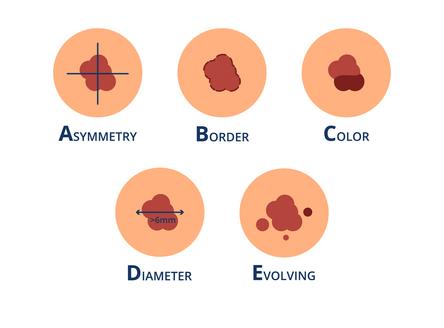
Lors de l'examen des lésions pigmentaires ou des grains de beauté, il convient d'être attentif à un certain nombre de signes. Ces signes permettent de déterminer s'il s'agit d'une lésion pigmentaire bénigne ou d'une lésion pigmentaire suspecte, c'est-à-dire d'une lésion pigmentaire qui nécessite un examen plus approfondi par le médecin/dermatologue.
La méthode ABCDE permet d'identifier les grains de beauté suspects :
- A pour Asymétrie : les lésions pigmentaires bénignes sont généralement construites de manière symétrique, c'est-à-dire qu'en traçant une croix à travers la lésion, les quatre quadrants sont égaux. Lorsque ce n'est pas le cas, la lésion est asymétrique. Une tache asymétrique peut indiquer une lésion pigmentaire suspecte.
- B pour Bord irrégulier : les mélanomes ont souvent un bord très irrégulier, dentelé ou en forme de carte, alors qu'une lésion pigmentaire bénigne est généralement régulière et bien définie.
- C pour Couleur : le contrôle de la couleur est l'un des aspects les plus importants du diagnostic clinique d'un mélanome malin. Ce qui importe, c'est la symétrie ou la régularité globale de la couleur et le nombre de couleurs. Un mélanome malin présente souvent plusieurs couleurs dans un schéma complexe ou désordonné. En plus des différentes nuances de brun, il peut y avoir un mélange de rouge, de gris, de blanc, de bleu, de rose et de noir.
- D pour Diamètre : Un mélanome malin a généralement un diamètre supérieur à 6 mm.
- E pour Evolution de la taille et de la forme dans le temps : lorsque le grain de beauté change d’aspect (des croûtes, des desquamations, des saignements), de taille, de couleur, d’épaisseur.
Observez le moindre changement ! Certains mélanomes malins évoluent très rapidement et s'étendent en profondeur dès le début. Ils peuvent avoir un diamètre inférieur à 6 mm, ont une couleur uniforme (généralement brun-noir) et sont généralement bien délimités. Ils se manifestent donc sous la forme d'un nodule qui apparaît soudainement, s'épaissit et finit par s'ulcérer ou saigner. La possibilité d'un mélanome doit donc être envisagée dès lors que l'on constate l'un de ces changements dans une lésion pigmentaire nouvelle ou existante.
Dermatoscopie : un examen complémentaire dans le diagnostic des lésions pigmentaires
Voir aussi l'article : Quand et comment enlever un grain de beauté ?
Traitement du mélanome
Voir aussi l'article : Immunothérapie contre le cancer : ce qu’il faut savoir
Sources :
https://www.kanker.be
https://www.euromelanoma.eu